
El Derecho a una Salud Intercultural.
 Naturaleza de Derechos
Naturaleza de Derechos
1.- Encuadre conceptual del término interculturalidad
Para analizar la salud en términos de interculturalidad resulta necesario partir de conceptualizar esta perspectiva que involucra la interacción, en base al reconocimiento y el respeto, entre una o varias culturas en los distintos ámbitos (político, social, cultural, lingüístico, etario, de género y generacional) que constituyen una sociedad compleja. Por ello, la interculturalidad, como una política de salud, valora “la diversidad biológica, cultural y social del ser humano como un factor importante en todo proceso de salud y enfermedad,” y requiere contribuciones transdisciplinarias (de Ortúzar & Médici, 2019: 57) de todas las áreas disciplinarias, que intervienen en la atención sanitaria intercultural para entender y promover respeto hacia esta diversidad (Alarcón, et. al., en Drake, 2014, p. 9)
Desde este encuadre, la interculturalidad debe ser tomada como base ineludible para la construcción de una sociedad más justa, en la que todas las culturas se encuentren reconocidas y respetadas. De acuerdo con Taylor (2009), todo ser humano, a partir de los procesos de socialización de las formas de vidas culturales (que desarrollan su identidad), se define desde una tradición y unos valores encarnados en la comunidad. Por ende, estos valores y tradiciones deben ser reconocidos explícitamente para una plena valoración de la persona. Precisamente, éste es el objetivo que promueve el enfoque de justicia epistémica, puesto que, tal como afirma de Ortúzar:
Se trata entonces de comprender esta nueva dimensión cultural del derecho a la salud, de pensar la participación de sus titulares individuales y colectivos en contextos de pluralismo cultural. Esto, implica también el desafío de una práctica hermenéutica pluritópica, de sinergia de saberes, que necesariamente debe vincular en términos interculturales la consideración de los determinantes socioambientales de la salud, resignificados también en ese proceso. (Ortúzar, 2019, p.68).
De modo que, partiendo del análisis situado de la atención sanitaria de las comunidades migrantes1 residentes en nuestro país, resulta imprescindible promover políticas públicas, basadas en un enfoque de justicia epistémica, destinadas a construir una mirada intercultural, que promueva un diálogo horizontal y una interacción respetada en todos los ámbitos de la sociedad. Puesto que, cuando estas comunidades ponen en ejecución sus saberes prácticos ancestrales, re-enuncian el derecho a la salud, encuadrándolo en sus derechos culturales como comunidades históricas (de Ortúzar, 2019).
Por este motivo, surge la necesidad de constituir políticas públicas interculturales, dentro del sistema de salud, que encuadren la atención sanitaria de estas comunidades y que, a su vez, propicien los espacios para que se establezca un diálogo activo y cooperativo entre los representantes de las colectividades migrantes2 y los representantes de la medicina biomédica, para efectivizar una atención intercultural que respete el significado cultural aportado por cada perspectiva. De ahí que, la inclusión de esta mirada intercultural es primordial en la atención sanitaria tanto de las comunidades migrantes, como de las indígenas en general.
Pese a ello, según afirma Menéndez la interculturalidad: “suele ser excluida de los objetivos, marco teórico e ideológico y, sobre todo, de las intervenciones institucionales, profesionales o académicas que buscan impulsar una interculturalidad armoniosa, simétrica, tolerante y basada en los curadores tradicionales” (2016, p.115).
En efecto, resulta muy complejo que puedan edificarse sociedades justas sobre la base individualista que promueven las democracias neoliberales, puesto que tal como afirma Gutmann (2009): “la supervivencia de muchas culturas mutuamente excluyentes y que no se respetan entre sí no constituye la promesa moral del multiculturalismo, ni en la política ni en la educación”.
En América Latina, históricamente, las comunidades migrantes y los pueblos indígenas han tenido una situación desventajosa frente al sistema de salud, en comparación con el resto de la población. Incluso, particularmente respecto a los pueblos indígenas, Hopenhayn et. al., (2006) afirma que una gran proporción de estos pueblos “reside en el área rural y a menudo enfrentan elevados riesgos de enfermedad, debido a las condiciones de vida y a la escasa disponibilidad de servicios de salud, agua potable y saneamiento básico”. Asimismo, estos indicadores se ven ampliamente desmejorados cuando nos referimos a mujeres, puesto que éstas sufren de una mayor discriminación referida al género, la etnia y la clase social (Rangel & Valenzuela, 2004).
De esta manera, centrándonos en la salud, resulta claro que, para promover sistemas de salud para pueblos migrantes e indígenas, que mejoren la calidad de vida, debe considerarse que “la interculturalidad supone un trabajo, desde y entre todos los sectores, encaminado al bienestar integral de los menores de 5 años, sus madres, la familia, la comunidad y sus pueblos” (Drasbek & Rojas 2008: 9). Puesto que, justamente, es en estos grupos en los que se concentran los mayores niveles de desigualdad respecto al acceso a la salud.
.

.
La situación de desfavorabilidad de las comunidades indígenas, que resulta extensible a los migrantes provenientes de diversos países de América Latina, se manifiesta en distintas provincias del territorio argentino en las que habitan estas comunidades. Evidentemente, los Estados deben involucrarse de manera activa en la promoción de la dignidad de las personas, a partir de garantizar que sus instituciones democráticas, en este caso, las vinculadas al sistema de salud, propicien todas las medidas, legales y administrativas, en pos del desarrollo de la autonomía y la dignidad de las personas. De esta manera, todas las políticas públicas ejecutadas por los Estados, nacional y provincial, deben ser tendientes a desarrollar condiciones de reconocimiento y respeto intercultural, como acciones prioritarias, y a su vez, éstas deben ser secundadas por otras en los terrenos de la educación, la formación y la información pública.
2.- ¿Qué implica la salud intercultural?
Cuando se intenta conceptualizar la salud intercultural, resulta necesario distinguirla de nociones que eventualmente se emplean de manera sinonímica, pero denotan concepciones diferentes. De ahí que, suelen emplearse sin distinción alguna los siguientes conceptos: multiculturalidad, pluriculturalidad e interculturalidad. Sin embargo, la multiculturalidad se vincula con el reconocimiento de culturas dentro de un espacio, sin que éstas tengan necesariamente relación entre sí. En esta concepción, generalmente, se producen segregaciones entre culturas, que se presentan como culturas delimitadas y cerradas sobre sí mismas, que tienden a analizar a las demás mediante una perspectiva que implica un infalible relativismo cultural (Stivanello, 2015).
Por otra parte, la pluriculturalidad plantea la convivencia de varias culturas en un mismo espacio territorial, es decir, la conjunción entre estas diversas culturas propicia una totalidad nacional. De modo que, como afirma Stivanello (2015:2), “parte de reconocer una realidad histórica de convivencia por siglos entre distintas culturas, aunque sin una profunda interrelación equitativa”.
En cambio, a diferencia de la multiculturalidad y la pluriculturalidad, el concepto de interculturalidad alude a un intercambio, en términos equitativos, que se produce “entre culturas”, a partir de reconocerse dentro de una base de igualdad. De este modo, para esta concepción, se desarrolla una interacción entre personas, conocimientos y prácticas culturalmente diferentes, en el marco de la complejidad que implican las relaciones, las negociaciones y los intercambios culturales (Stivanello, 2015). Sin embargo, esta interacción, que se genera desde la noción de interculturalidad, no busca homogeneizar los matices culturales, ni tampoco relativizar las costumbres propias de cada comunidad. Por el contrario, según expone Stivanello (2015:2), esta interacción “parte de las asimetrías sociales, económicas, políticas y de poder y de las condiciones institucionales que limitan la posibilidad, [para] que el “otro” pueda ser considerado como sujeto con identidad, diferencia y agencia (capacidad de actuar)”.
De lo dicho surge que, la interculturalidad se presenta como una propuesta de diálogo, intercambio y complementariedad entre culturas, que apunta a “romper con la historia hegemónica de una cultura dominante y otras subordinadas” (Stivanello, 2015). Evidentemente, el objetivo se centra en promover una convivencia de respeto y de legitimidad entre todos los grupos de la sociedad. Según afirma la Organización Mundial de la Salud (2018), la interculturalidad en salud tiene que ver con la contribución al fortalecimiento de la calidad de la atención médica, principalmente aquella dirigida a poblaciones migrantes e indígenas, y por otro lado, está relacionada con las recomendaciones (que realiza la OMS) para la integración de las medicinas complementarias y tradicionales al sistema de salud de los estados parte, en el sentido de la reglamentación y evaluación de aspectos como eficiencia, eficacia, seguridad del paciente, etc., que forman parte de la definición de calidad de la atención (Paulo Maya & Cruz Sánchez, 2018, pp. 366-384).
Por su parte, esta aproximación intercultural con las comunidades migrantes en el ámbito sanitario, debe partir de considerar la realidad cultural particular e histórica que las constituye. Evidentemente, tal como afirma Aizenberg (2018:96), esto supone: “mirar críticamente a la propia cultura biomédica para así modificar la manera de registrar y dar respuesta a la otredad”. Es importante que esta respuesta no tome a la otredad como un obstáculo, sino precisamente como un activo que puede ser utilizado para mejorar y potenciar la atención ofrecida. Del mismo modo, como subraya la autora, este activo surge del interjuego que se produce entre “los distintos saberes y prácticas tradicionales/ populares de cuidado de la salud” que las mujeres recuperan del mundo andino en el marco de un paradigma de la salud que vincula dimensiones que exceden lo estrictamente biológico (Aizenberg, 2018, p. 96).
Sucede algo similar, cuando abordamos el concepto de interculturalidad en salud desde las comunidades indígenas3. Esto se debe a que la perspectiva que plantean estas comunidades, entiende a la interculturalidad como: una relación entre culturas dinámicas, en la cual existe necesariamente reciprocidad, voluntad y horizontalidad, reconociendo que hay espacios de encuentro donde se pueden negociar y otros donde se mantienen las especificidades respetando las diferencias, mejorando la salud de ambos pueblos, ganándose espacios desde los pueblos originarios y cediendo espacio desde las instituciones oficiales (Hasen Narváez, 2012, p. 19).
De este modo, considerando las delimitaciones del término, resulta claro que es preciso desarrollar procesos de intercambio que permitan la construcción de relaciones horizontales, en las que cada integrante pueda participar e intervenir activamente4. Exactamente, en el contexto de la situación de injusticia social en el acceso a servicios públicos de salud, es donde cobra sentido el diálogo intercultural, en tanto que genera la posibilidad de constitución de: modelos de institucionalización de la (…) [participación], (…) derechos bioculturales de las comunidades tradicionales y pueblos originarios, que hacen a sus formas de coevolución y equilibrio con la naturaleza, así como a su participación en los beneficios económicos generados cuando esos saberes prácticos son puestos en valor (de Ortúzar & Médici, 2019, pp. 68-9).
Lícitamente, esta situación pone en evidencia la necesidad de bregar por una justicia epistémica (Santos, Boaventura, 2009, citado en de Ortúzar & Médici, 2019, p. 67), con claro énfasis en el reconocimiento de los diversos saberes, centrada en el diálogo respetuoso entre los mismos, y con una fuerte articulación de políticas públicas y universitarias para el respeto de la diversidad cultural.
Ahora bien, para pensar en la salud en términos interculturales5, consideramos pertinente partir, inicialmente, de establecer una concepción de la salud amplia, que involucre una perspectiva relacional, incorporando así, categorías de: género, etnia, cultura, diversidad, clase social, determinantes sociales, entre otras. Consideramos, en consonancia con el planteo de de Ortúzar y Médici (2019:62), que esta concepción relacional y ampliada: “exige también repensar el derecho a la salud, la equidad/justicia en salud, en sus nuevas dimensiones”.
De esta manera, la salud, en tanto concepto relacional y multidimensional, debe ser definida en un proceso histórico y contextual determinado. En este sentido, esta redefinición constante es el escenario en el cual “se ponen en conflicto lo individual y lo social en un entramado complejo de relaciones legales, económicas, sico-sociales y culturales” (de Ortúzar & Médici, 2019, p. 62). De ahí que: (la salud) pone en escena la vida y la subjetividad en el sentido social y singular, la cuestión del Estado y políticas sociales, las categorías de género o de pertenencia cultural-étnica, las problemáticas de la subjetividad, los debates sobre crisis y nuevos paradigmas en el campo del conocimiento científico, así como nuevos objetos complejos como la violencia (Stolkiner, 2012, citada en de Ortúzar & Médici, 2019, p. 62).
Evidentemente, para pensar en el concepto de salud, con perspectiva intercultural, debemos deliberar acerca de la construcción de un espacio de consenso, respeto y búsqueda de puntos de encuentro entre la medicina “oficial” (biomédica, científica y occidental) y la medicina tradicional de cada comunidad. De ahí que, para propiciar una atención sanitaria intercultural en las poblaciones migrantes es de radical importancia contemplar, tal como plantean algunos estudios, ciertos factores que caracterizan la problemática de acceso a la salud, a partir de considerar el interjuego que predomina en lainserción de las asimetrías y jerarquizaciones en la atención hospitalaria. Entre varios factores deben considerarse la incidencia de: “los años de residencia en Argentina, la proveniencia rural o urbana, la lengua predominante” (Baeza, Aizenberg & Barría, 2019, p. 48).
Por su parte, resulta claro que, para el logro de una atención sanitaria con enfoque intercultural, también debe tenerse en cuenta la concepción de salud específica de las comunidades participantes. De ahí que, es importante no homogeneizar culturalmente el abordaje de estos colectivos (Baeza, 2019, p. 45), para no promover un planteo reduccionista del diálogo entre culturas. De esta manera, análogamente, tanto en el caso de las comunidades migrantes, como en las comunidades indígenas6, es evidente que este abordaje dependerá de los significados y experiencias que cada comunidad ha construido históricamente sobre los cuidados de la salud.
De allí que, este espacio de encuentro intercultural debe basarse en el reconocimiento y respeto por la diversidad cultural de las comunidades intervinientes7. Por este motivo, debe pensarse la interculturalidad, como una política de salud, que valora “la diversidad biológica, cultural y social del ser humano como un factor importante en todo proceso de salud y enfermedad,” y que, además, requiere contribuciones de la antropología médica para entender y promover respeto para esta diversidad (Alarcón, et. al., citado en Drake, 2014, p. 8).
Bajo este marco interpretativo, resulta claro que, al abordar la salud intercultural, debemos partir de considerar los distintos factores que intervienen en la pronunciación de las asimetrías de poder que padecen estas comunidades. Del mismo modo, debemos analizar cómo estos factores intervienen y afectan el desarrollo y la atención de su salud, desde la imposición de ciertas prácticas epistémicas, que se consideran validadas desde el saber (poder) hegemónico. En este sentido, cuando el planteo se focaliza en la mujer (migrante o indígena)8, este panorama se complejiza aún más, debido a las diversas injusticias que, interseccionalmente, se entretejen y convergen en estos colectivos. Entre los condicionantes que se forjan se encuentran: clase social, etnia, género y edad.
De esta manera, al concebir la situación particular de las mujeres, migrantes e indígenas, en el acceso a la atención sanitaria intercultural, entendemos que la tarea debe centrarse en reconocer dónde se producen las brechas para incorporar procesos de integración social. De ahí que, es fundamental partir de reflexionar sobre la manifestación de estas brechas en la inequidad en el acceso a servicios y exclusión por razones culturales (Stivanello, 2015, p. 7). Sobre este aspecto, cobra un especial sentido el “epistemicidio"9 (muerte de conocimientos alternativos), que produce la medicina occidental hegemónica sobre los saberes medicinales alternos. Generalmente, esta desacreditación (injusticia epistémica) es producto del desconocimiento, o bien, de la subestimación de los conocimientos tradicionales (culturales) que estas comunidades han construido respecto al cuidado de la salud (Stivanello, 2015, p. 7).
Por este motivo, adquiere una particular significación centrar las propuestas de atención sanitaria sobre la base de la construcción dialógica, a partir de consensos epistémicos. Sobre este punto, estas comunidades se plantean retos significativos para propiciar determinados aspectos en el abordaje de la interculturalidad, que deben ser contemplados para tender puentes que permitan una mirada sanitaria plural, amplia y respetuosa. De modo que, en materia de interculturalidad, resulta prioritaria la necesidad de construir, en el ámbito sanitario, una interculturalidad contra hegemónica, erigida desde los pueblos. Evidentemente, este desafío se sostiene con el objetivo de edificar una interculturalidad que no se presenta para el exclusivo beneficio de las comunidades migrantes, ni tampoco de las indígenas, sino que se propone como un modelo de diálogo entre saberes, no solo entre mundos (indígena y occidental), sino también entre las diversidades (sociales y colectivas), que componen la compleja trama social en que vivimos (Azpiroz Cleñan, 2011).
.

.
No obstante, resulta claro que, tanto la creación de puentes de diálogos horizontales, como la reducción de las barreras culturales entre proveedores de servicios y poblaciones migrantes, como también, el mejoramiento del acceso de éstas últimas a los servicios sanitarios resultan ser una tarea verdaderamente compleja (Albó, 2004, citado en Baeza et al., 2019). De ahí que, construir un diálogo intercultural en el terreno sanitario (al igual que en los demás ámbitos), resulta ser un camino arduo y extenso, fundamentalmente porque el sistema de salud hegemónico admite que hay un desconocimiento muy profundo respecto a medicinas alternativas10. Evidentemente, esta perspectiva, cargada de prejuicios, consigue afectar la aplicación de los saberes ancestrales en el ámbito sanitario.
En este sentido, consideramos ciertamente importante centrarnos en la relevancia que ofrece la deliberación en la toma de decisiones en sociedades complejas y plurales. En la medida en que estos acuerdos se celebren en el encuentro epistémico, todas las decisiones que surjan de la deliberación estarán sostenidas en un marco de legitimidad más amplio. De ahí que, este marco deliberativo, con base epistémica, propiciará un escenario de acción en el que podrán modificarse y corregirse las situaciones conflictivas o no previstas que se planteen, siguiendo los lineamientos acordados entre los sujetos epistémicos involucrados.
De esta manera, se pone en evidencia que cuando las decisiones se plantean de manera arbitraria sobre los sujetos, se gestionan modos de violencia y sometimiento, que devienen en injusticias epistémicas testimoniales11 o hermenéuticas12. Tal como afirma Murguía Lores (2016:4), todas las injusticias “involucran la interacción entre identidades sociales, que se constituyen siempre mediadas por relaciones de poder, y heurísticas que conllevan prejuicios y/o estereotipos que conducen en muchas ocasiones a juicios erróneos”.
Sobre este punto, Fricker13 considera que las injusticias epistémicas, parten de mecanismos que operan a nivel subdoxástico, además de que estos no implican ignorancia sino que, en palabras de Murguía Lores (2016), involucran: 1) la evaluación inadecuada de la credibilidad que merece por parte de un oyente(s) el testimonio de un hablante(s); o bien, 2) carencias en la articulación de significados sociales. No obstante, trátese de una clase de injusticia o de la otra, la consecuencia de ambas se traduce en el trato inequitativo de un miembro (individual o colectivo) de una sociedad, específicamente en su capacidad de sujeto de conocimiento (Murguía Lores, 2016, pp. 2-3).
De lo dicho surge que, la situación de las mujeres (migrantes e indígenas) en el acceso a la salud plantea varios aspectos, que se sintetizan, por un lado, en la falta de reconocimiento epistémico, producto de la minorización y dominación que sufre la mujer. Y, por el otro lado, en la real vulneración del derecho de acceso equitativo a la salud. En otras palabras, las barreras que sufren puntualmente estas mujeres, surgen de una degradación de la figura de la mujer, que parte de una situación inicial (histórica, social, cultural) de sometimiento, que consigue incapacitarla respecto a sus conocimientos y a sus posibilidades. De ahí que, esto se traduce en un desvalimiento generalizado en el acceso a diferentes derechos adquiridos.
De este modo, eventualmente, en la atención sanitaria a mujeres, migrantes e indígenas, en términos de Hasen Narváez (2012), se producen conflictos en la comunicación y calidad de trato, que pueden deberse a la dificultad de comprender: códigos culturales distintos, rituales, símbolos, rol de las familias y comunidades, percepciones sobre el cuerpo y pudores de las mujeres, muchas veces incomprendidos, o bien, por diferencias en los estilos de crianza. Evidentemente, esta situación deriva en “la violación del requerimiento de reconocimiento mutuo que se deben los participantes en la deliberación, como condición para un procedimiento justo, además de que impediría el aprovechamiento social del conocimiento de quienes sufren esta clase de injusticias” (Murguía Lores, 2016, p. 2-3).
Frente a esta situación, resulta imprescindible un cambio de paradigma que abrace el enfoque de justicia epistémica y promueva prácticas sanitarias interculturales. Indudablemente, este enfoque intercultural en salud, requiere del desarrollo de procesos donde los propios pueblos, robusteciendo su diversidad cultural, y los sistemas biomédicos, desde el saber médico occidental, expresen la voluntad de encontrarse en una relación horizontal14. Notablemente, este encuentro debe estar atravesado por el objetivo de construir un espacio de reconocimiento y valoración de los conocimientos y saberes de los sistemas de salud15, siempre apuntando a una complementariedad de ambos mundos (Hasen Narváez, 2012, pp. 17-24).
En efecto, para contrarrestar las consecuencias de estas injusticias (epistémicas, sociales, y en última instancia, políticas), es pertinente y prioritario construir prácticas deliberativas de producción de significados compartidos entre los actores sociales participantes, sobre la base de los acuerdos y contrapuntos que se generan en las contiendas de las deliberaciones democráticas. Para ello, en el ámbito sanitario, entendemos la importancia de la promoción de las consultas previas, libres e informadas, como la construcción de un proceso colectivo y adecuado, desde el punto de vista cultural, que involucre, asimismo: la toma de decisiones, consultas de buena fe y participación informada, respecto del diseño, preparación, implementación, ejecución, y evaluación de toda política de salud, que implique directa o indirectamente a integrantes de pueblos culturalmente diversos16.
En síntesis, a partir de lo desarrollado, podemos concluir que es de radical relevancia la adopción de un modelo de salud intercultural, en el cual entren en diálogo la medicina tradicional con la medicina occidental o científica, con el propósito de establecer puentes, en los que se reconozcan y se revaloricen las diferencias. En este contexto de intercambios, donde se producen los consensos y disensos, es donde deben construirse los acuerdos de complementariedad necesarios que incorporen, además, los recursos medicinales utilizados por las comunidades indígenas y migrantes en la curación, así como sus médicos tradicionales a los sistemas de salud (Stivanello, 2015, p. 7). Finalmente, en este acercamiento entre los equipos de salud (medicina occidental) y los especialistas y terapeutas de la medicina tradicional, debe cuidarse y respetarse de modo particular los conocimientos y la decisión de las mujeres migrantes e indígenas17 a partir de crear espacios de verdadera escucha y reconocimiento epistémico y de género.
3.- Derecho a la salud desde la pluralidad histórica
En este apartado, nos centraremos en la discusión sobre los criterios que se priorizan en el derecho a la salud desde la pluralidad histórica, situados en la complejidad de nuestra sociedad. Entendemos que, esta complejidad es el marco en el que se desarrollan los procesos históricos de autoidentificación, que hermana a los pueblos ancestrales culturalmente.
En este sentido, resulta interesante partir del diagnóstico (penosamente vigente) que plantea Carrasco (2002), respecto a la situación actual de las comunidades migrantes e indígenas en nuestro país. La autora afirma que dichas comunidades viven mayoritariamente como ciudadanos de segunda categoría en los estados-nación modernos, puesto que frecuentemente son excluidos so pretexto de ser portadores de lenguas, religiones, culturas y formas de vida percibidas como inferiores por la sociedad dominante (Carrasco, 2002, p. 390). Evidentemente, este escenario se manifiesta en todos los ámbitos (sociales, culturales, políticos, económicos, sanitarios, educativos, etc.) de acceso y participación. De ahí que, en lo que respecta al acceso a la salud, tal como plantean diversos estudios (Aizenberg & Baeza, 2017; Aizenberg, Rodríguez & Carbonetti, 2015; Baeza, 2013; Cerrutti, 2011; Goldberg, 2014; Jelin, Grimson & Zamberlin, 2006), se materializa una fuerte distancia cultural, que funciona como barrera, y se concreta como causa principal de la mala calidad de salud en estas poblaciones. Del mismo modo, también se plasmaen las relaciones de desconfianza entre profesionales y usuarios/as, generando así, no solo falta de acceso a los sistemas de salud, sino también en el ejercicio de los derechos a la salud en general18.
Esta situación resulta muy controvertida, puesto que estas poblaciones marginadas social y económicamente, se enfrentan a diversas amenazas que imposibilitan el acceso a los bienes y servicios que el Estado dispone para la población del territorio argentino. Consecuentemente, se observa que la distribución de las amenazas re-emergentes a la salud y de sus factores de riesgo han exacerbado más las inequidades en salud al interior de los países y entre ellos 19.
.

.
De esta manera, la ampliación de las inequidades no es solo el resultado de las fallas de los sistemas de salud, sino más específicamente es la consecuencia de la falta de condiciones mínimas de vida, que propicien el desarrollo de las necesidades básicas individuales y sociales, producto de la injusta distribución económica en nuestro país. De ahí que, el 60% de la mortalidad materna se produce en el 30% de la población más pobre de los países, e incluso, en algunos de ellos, la brecha en la esperanza de vida entre los más ricos y los más pobres ha llegado a casi veinte años20.
Respecto a este panorama, ciertamente, las comunidades migrantes y las comunidades indígenas no resultan ajenas. Puesto que, éstas forman parte de una gran proporción de habitantes, que viven en condiciones de extrema precariedad. Evidentemente, el derecho de estas comunidades, en clave de decolonización, que busca convivir sin el sometimiento que implica la situación de negar su identidad, su historia y su ancestralidad, irrumpe con fuerza, a partir de reivindicar las ideas promulgadas por la Declaración sobre la raza y los prejuicios raciales (1978):
La identidad de origen no afecta en modo alguno la facultad que tienen los seres humanos de vivir diferentemente, ni las diferencias fundadas en la diversidad de las culturas, del medio ambiente y de la historia, ni el derecho de conservar la identidad cultural. Todos los pueblos del mundo están dotados de las mismas facultades que les permiten alcanzar la plenitud del desarrollo intelectual, técnico, social, económico, cultural y político.
Resulta claro que, el trabajo que queda por delante respecto al reconocimiento y respeto cultural que se debe gestar y reformular, principalmente, en el plano del accionar político-cultural, es un camino de insondable dificultad. Por el mismo motivo, es prioritario partir de la necesidad de construir, desde la participación política, una relación horizontal que respete, valorice y considere los aportes de las diversascosmovisiones culturales participantes y de sus perspectivas epistémicas. Esto resulta fundamental, como medida primaria, para que estas comunidades puedan comenzar a edificarse, consiguiendo el respeto por su identidad y su concepción del buen vivir, dejando atrás, finalmente, la histórica discriminación y marginalidad a la que fueron sometidos, como producto de la Conquista y posterior colonización.
Por este motivo, resulta sustancial para las comunidades migrantes e indígenas de nuestro país, que se produzca una construcción consensuada, pero fundamentalmente participativa, con representantes propios, en la disposición y creación de políticas públicas. Ciertamente, esto supone que estén en una situación que les permita tomar decisiones.
En este sentido, es interesante detenerse en las experiencias y los avances que algunas comunidades indígenas latinoamericanas han podido generar a partir de ser considerados en registros censales. Puesto que, esta incorporación, pone en evidencia y en contemplación distintos elementos que resultan centrales para la auto-identificación étnica. En el caso de Colombia, Bolivia y Guatemala, estos logros se han plasmado en la construcción de planes sanitarios situados, que responden a la mirada epistémica propia de estas comunidades. Así, Azpiroz Cleñan (2019) afirma que: (En) Colombia tienen mapas geolocalizados en relación a cómo categorizan los pueblos originarios los procesos de salud-enfermedad. Por ejemplo, está pintado el mapa de todo Colombia de acuerdo a cómo cada pueblo concibe el proceso de salud- enfermedad. Así, hay zonas que están pintadas de gente que padece: mal de ojo, empacho, posparto, enfriamiento de coxis luego del posparto, o bien de apariciones de fuerzas que convocan a lo que ellos llaman los mamos o los médicos tradicionales a adoptar la capacidad de sanar.
De allí que, la importancia de incorporar ciertos indicadores, propuestos por estas comunidades, en el registro censal radica en que, efectivamente, puedan elaborar sus propios interrogantes, para poder interpelarse y responderse según su propia epistemología. Asimismo, respecto a la problemática sanitaria, es importante que estas comunidades tengan participación y acceso a la lectura que se haga de los datos conseguidos. Puesto que, si no se atienden censalmente los determinantes sociales de la salud con criterios culturales propios de cada comunidad, desde la participación activa de sus protagonistas (en la elaboración de criterios y valoración posterior de los datos obtenidos), lo único que se genera es una interpretación sesgada, producto del etnocentrismo. Claramente, sin la participación de estos representantes comunitarios es factible que se produzca una simplificación, que parta de una preconceptualización respecto a las características de la situación sanitaria (social y cultural) particular de estas comunidades.
Pues, el Censo no debe centrarse en recabar información cuantificable respecto al acceso a la salud de las comunidades indígenas, puesto que esta información solo plantea un dato aislado respecto a la cantidad de personas migrantes o indígenas que son atendidas y acceden al sistema biomédico de salud. Empero, resulta claro que, esta variable, no manifiesta todos los determinantes sociales de la salud, que intervienen en la falta de acceso. Es decir, no se plantea de manera explícita la carencia de acceso al agua o al territorio, ni tampoco los determinantes vinculados a la “afectación de los niños en situaciones de despojo o vulneración de derechos, respecto a la alimentación, al agua, a la seguridad de permanecer en su territorio"21.
Resulta prioritario reflexionar respecto a los factores que afectan e intensifican la problemática sanitaria de las comunidades migrantes, indígenas y rurales, porque estos determinantes sociales de la salud deben ser centrales para abordar la cuestión sanitaria, sin caer en un reduccionismo. De allí que, el acceso a la salud debe ser cuantificado a partir de considerar, entre otras variables: “escasez de agua, asistencia médica deficiente o nula, ausencia de medios de transporte y comunicación, mínima asistencia educativa, ausencia de saneamiento ambiental, control inexistente de plagas y parasitosis animal y humana” (Carrasco, 2002, p. 395-6).
Pensamos que poner en consideración la forma de recabar datos según variables propuestas por los participantes, con sus respectivos criterios de interpretación, es una manera de poner en cuestión no solo los instrumentos poco representativos que se emplean, sino también, es un modo de evidenciar las características del abordaje intercultural que se propone desde la perspectiva eminentemente (de la intencionalidad) política. Puesto que, ésta posibilita o niega dar voz a la realidad (histórica, económica, sanitaria) que vivencian estas comunidades, que han sido las más castigadas y marginadas, desde la colonización a este tiempo.
Por este motivo, en consonancia con el planteo de Gómez y Trentini (2020, pp.117-8), asumimos como premisa fundamental que: acceder a determinados derechos está vinculado con “la capacidad de encarnar imágenes ideales o estereotipos”. Dicho de otro modo, la conquista del acceso a ciertos derechos o intereses específicos, que se presentan categóricamente como derechos humanos básicos, generalmente, se ve obstaculizado por factores políticos, económicos y culturales, que obligan al sector vulnerado a tensionar las formas de expresión para que su voz sea tenida en cuenta. Precisamente, en este punto, radica la importancia de que las identidades tengan la posibilidad real de ser reconocidas en la magnitud de su construcción histórica. De allí que, tal como afirman las autoras: Cuando estos ideales o estereotipos son recuperados de manera acrítica invisibilizan las relaciones de poder y dominación y construyen al “otro” como una identidad total, con lo que borran diferencias y construyen una verdad evidente más allá de los vaivenes de la historia (Gómez & Trentini, 2020, pp. 117-8).
Respecto a este constructo identitario, que se gesta como fruto de las resistencias que se producen entre la enfática distancia de poder, que portan las posiciones de clara dominación y las de profunda subordinación, resulta fundamental que las reivindicaciones culturales adquieran un papel de efectivo reconocimiento e insondable respeto22. De modo tal, que promuevan el quiebre de los estereotipos de subalternidad, al que fueron arrojadas las comunidades migrantes e indígenas de nuestro país 23.
Consecuentemente, para promover el quiebre de los estereotipos de subalternidad, las comunidades migrantes e indígenas de nuestro país deben asumir fuertes prácticas de activismo y visibilización, en las que denuncien la permanente violación de los derechos básicos de estos pueblos, como también así, la violencia (institucional, social, económica y cultural), y la situación de subordinación y opresión, en la que sus comunidades son despojadas de toda posibilidad de reafirmarse y re-enunciarse desde sus propios valores morales y culturales.
En este plano, resulta pertinente retomar la perspectiva que plantea Spivak (1996), respecto a la relevancia de completar el acto de habla, en la circularidad de la formulación y su respectiva recepción. Según el planteo de Spivak, el subalterno no puede hablar en el sentido de que no puede ser oído, reconocido, comprendido. En tanto que se la relaciona con un acto de habla fallido (en el sentido de John Langshaw Austin, 1962). Puesto que, según Spivak, cuando el subalterno no puede hablar, quiere decir que incluso cuando el subalterno hace un esfuerzo para hablar, no es capaz de ser oído, o de completar un acto de habla [Traducción propia] (Spivak,1996, pp. 287-308, citada en Rodríguez- Garat, 2020). En efecto, es en la habilitación real de puentes dialógicos, donde cobra vigor la enunciación, en este caso la denuncia, para que devenga en la concesión y reparación de los derechos históricamente vulnerados.
Reflexiones finales
En este trabajo planteamos la necesidad de reflexionar respecto a la importancia de adoptar, en el ámbito de la salud, una concepción de justicia epistémica. Puesto que dicha concepción de justicia permite comprender la violencia que se produce, desde el plano epistémico, cuando se pretende plantear con neutralidad el hecho de considerar como valiosa la conservación de los rasgos originarios de una cultura, en detrimento de otras que nos interpelan desde las milenarias relaciones de género, etnia y clase, primordialmente cuando emerge un sujeto político que ejerce y demanda titularidad de derechos sobre su cuerpo (Véase Feltri, 2016). De allí que, la injusticia epistémica genera y naturaliza prácticas de subordinación y de subalternidad dominantes sobre otras cosmovisiones culturales.
De esta manera, consideramos que debe replantearse de manera crítica el rol que desempeñan los diversos dispositivos institucionales (escuelas, hospitales, hospicios, ejércitos, iglesias, registros civiles), respecto a la colonialidad del poder, del saber, del ser y del vivir. Puesto que, la dominación que ejercen estos dispositivos en la articulación entre capitalismo, patriarcado y colonialismo es de gran envergadura. De allí que, tienen la capacidad de plantear como subalternas otras prácticas y conocimientos, que son reenviados al status de folklore, curandería, saber tradicional, educación familiar, todo ello en inferioridad material, ideológica y simbólica respecto del conocimiento científico24. En este sentido, resulta fundamental comprender el estado de situación al que se somete a las comunidades migrantes e indígenas, a quienes se les infringe una posición subalterna respecto a las necesidades básicas que éstas presentan en el ámbito sanitario.
Tal como advierte Menéndez (1990), el proceso de salud/enfermedad/ atención es un modo de constitución de los sujetos, de sus cuerpos y sus psiquis, y el padecimiento es un hecho social. Ambos están anudados a significados históricamente construidos, que por medio de la “atención” se instituyen modos de pensar e intervenir. En este aspecto, “medicar es un acto político, así como también lo son atender, intervenir, tratar, internar”(Menéndez, 1990, pp. 54-5). De allí que:
estas prácticas y sus sustentos científicos (ideológicos) son procesos de saber/poder, anudamientos de control, habilitación y prohibición, normalización y legitimación de lo que puede hacerse con los padecimientos, quiénes deben hacerlo y cómo hacerlo 25.
En síntesis, resulta fundamental, en el marco de la salud, partir de una concepción de justicia epistémica, basada en el diálogo intercultural y respetuoso. Puesto que, la interculturalidad comienza a construirse modificando las prácticas cotidianas, en el contexto en el que se entrecruzan quienes están a cargo de hacer realidad las políticas de salud y quienes resultan ser sus beneficiarios directos26. Por ello, es importante entender que la clave está en el Nivel de Atención Primaria y en las acciones de promoción y cuidado, como así también, en los lazos sociales que se construyan a nivel comunitario con laspoblaciones migrantes e indígenas27. Precisamente, es en este encuentro, que debe partir de la alteridad, donde deben construirse políticas públicas de salud que respondan no solo a los valores morales y culturales de estas comunidades, sino también a lo que dichascongregaciones reconocen como necesidad sanitaria desde su concepción de salud 28.
Bibliografía
- Aizenberg, L. (2018). Hacia una aproximación en salud intercultural y de género. RevIISE, 11(11), 85-98. Recuperado de http://www.reviise.unsj.edu.ar Aizenberg, L. (2019). Miradas sanitarias en torno a las mujeres bolivianas en Argentina: un aporte desde la interseccionalidad. Migraciones Internacionales,10. http://dx.doi.org/10.33679/rmi.v1i1.2242//www.migracionesinternacionales.colef.mx
- Austin, J. (1962). Cómo hacer cosas con palabras. Paidós: Barcelona.
- Azpiroz Cleñan, V. (2011). Organización Mapuche EPU Baeh, Argentina. I Foro Regional de Recursos Humanos para la Salud y pueblos indígenas: el desafío de la Interculturalidad, Paraná; 21 a 23 de noviembre de 2011. (Revisado 05/08/2020).
- Azpiroz Cleñan, V. (2019). “La necesidad de la presencia indígena en el Censo 2020” [Entrevista]. Radioteca, 11 de septiembre de 2019. Recuperado el 02/11/2019.
- Baeza, B., Aizenberg, L. y Barría, C. (2019). Cultura y salud migratoria: miradas comparativas entre profesionales sanitarios y mujeres migrantes bolivianas. Si Somos Americanos, Revista de Estudios Transonterizos, 19(1), 43-66. DOI: http s://10.4067/S0719-09482019000100043.
- Carrasco, M. (2002). Cap. 11: “Una perspectiva sobre los pueblos indígenas en Argentina”. En CELS (2002) Derechos Humanos en la Argentina. Informe 2002. Hechos 2001. Argentina: Siglo Veintiuno.
- Dieleman, S. (2012). An interview with Miranda Fricker. Social Epistemology, 26(2), 253-261.
- Drake, E. (2014). "El Significado Cultural del Parto: Perspectivas de Mujeres Mapuche". Independent Study Project (ISP) Collection. 1844. https://digitalcollections.sit.ed u/isp_collection/1844
- Feltri, A. et al. (2006). Salud reproductiva e interculturalidad. Salud colectiva, 2(3), 299-316.
- Femenías, M. L. y Vidiella, G. (2005). “El derecho de las mujeres a la salud”. Perspectivas Bioéticas, 10(18).
- Gómez, M. y Trentini, F. (2020). Mujeres indígenas haciendo, investigando y reescribiendo lo político en América Latina / Astrid Ulloa, editora. — Primera edición. — Bogotá: Universidad Nacional de Colombia. Facultad de Ciencias Humanas. Escuela de Estudios de Género.
- Gutmann, A. (2009). Introducción. En C. Taylor, El multiculturalismo y la política del reconocimiento. México: FCE.
- Hasen Narváez, F. (2012). Interculturalidad en salud: competencias en prácticas de salud con población indígena. Ciencia y Enfermería, XVIII(3), 17-24. Recuperado el 25/6/2020, Disponible en website: https://scielo.conicyt.cl/scielo.php?script= sci_arttext&pid=S0717-95532012000300003
- Ibacache, J., Morros Martel, L. & Trangol Namuncura, M. (2012). Salud Mental y enfoque socioespiritual-psico-biológico. Una aproximación ecológica al fenómeno de la salud-enfermedad desde los propios comuneros y especialistas terapéuticos mapuches de salud [Internet]. Ñuke Mapuforlaget Working Paper Series 11. Disponible en: http://www.mapuche.info/mapuint/ sssmap020911.pdf. 91-89629-12-4.
- Interculturalidad y salud. Capacitación en servicio para trabajadores de la salud en el primer nivel de atención, Documento 179. Ministerio de Salud. Presidencia de la Nación, S/F.
- Menéndez, E. L. (1990). Antropología Médica. Orientaciones, desigualdades y transacciones. México: CIESAS.
- Menéndez, E. L. (2016). Salud intercultural: propuestas, acciones y fracasos. Ciênc. saúde coletiva, 21(1), 109-118.
- Molina, C. (2019). La salud de los migrantes como desafío para la salud pública. Escenarios. Revista de Trabajo Social y Ciencias Sociales, 19(29).
- Murguía Lores, A. (2016). Injusticias epistémicas y teoría social. Centro de Estudios Sociológicos: Universidad Nacional Autónoma de México. Debate: Política, Redes, Deliberación y Heurísticas Sociales. Dilemata, 8(22).
- Oliva, L. (2020). Verónica Azpiroz Cleñan: "Crecés con el mandato de no decir que sos indígena". La Nación. (Revisada el 10 de agosto de 2020). Disponible en website: https://www.lanacion.com.ar/comunidad/veronica-azpiroz-clenan-c reces-mandato-no-decir-nid2388251
- Ortúzar, G. y Médici, A. (2019). El "derecho a la salud" como derecho humano: Abordaje conceptual transdisciplinar. En M. Cristeche y M. Lanfranco Vázquez (Coords.). Investigaciones sociojurídicas contemporáneas. La Plata: Malisia.
- Paulo Maya, A. y Cruz Sánchez, M. (2018). De eso que se ha llamado interculturalidad en salud: un enfoque reflexivo. Revista Universidad Industrial Santander Salud, 50(4), 366-384.
- Rangel, M. y Valenzuela, M. E. (2004). Desigualdades entrecruzadas: pobreza, género, etnia y raza en América Latina. Proyecto Género, Pobreza y Empleo en América Latina, Chile: Oficina Regional de la OIT para América Latina y el Caribe.
- Rodríguez-Garat, C. D. (2020). El “intelectual colectivo” y la construcción de una nueva hegemonía. Revista Filosofía UIS, 19(2). https://doi.org/10.18273/revfil.v19n2- 2020009
- Salgado, J., Gomiz, M. y Huilipán, V. (2008). Cap. 1: “Introducción”. En Informe de situación de los Derechos Humanos del Pueblo Mapuce en la Provincia del Neuquén. Neuquén: Observatorio de Derechos Humanos de Pueblos Indígenas: Gráfica Althabe.
- Spivak, G. (2009). ¿Pueden hablar los subalternos? Barcelona: MACBA.
- Stivanello, B. (2015). Aportes al debate de la Interculturalidad en Salud. Margen,76. Taylor, C. (2009). El multiculturalismo y la política del reconocimiento. México: FCE.
- Trifogli, V. (2018). La medicina intercultural, una parte de la enseñanza de la enfermería. Río Negro (Revisado el 10/08/2020). Disponible en website: https://www.rionegro.com.ar/autor/virginia-trifogli/
Notas
1 El abordaje realizado en este artículo respecto a las comunidades migrantes, es extensible a las comunidades indígenas preexistentes que habitan nuestro país. Por otra parte, cuando hablo de comunidades migrantes, me centro particularmente en las comunidades: bolivianas, paraguayas, chilenas y peruanas. Según Aizenberg, (2019), en la actualidad, la migración de países latinoamericanos a Argentina se centra principalmente en personas nacidas en Bolivia, Paraguay, Chile y Perú. Estas personas, según la autora, llegaron al país como consecuencia de las desventajosas condiciones económicas en sus países de origen; así como debido a las posibilidades de inserción laboral y al tipo de cambio favorable que se estableció en Argentina desde la década de 1990 (Cerrutti, 2011, citada en Aizenberg, 2019:6).
2 En este sentido, resulta claro que no deben invisibilizarse las características culturales propias de cada comunidad. Por ello, no me refiero a un representante que hable por todas ellas, sino más bien, el término es empleado en sentido genérico y apunta a pensar en diversos representantes culturales que sean escogidos por las comunidades/ colectividades.
3 En particular, me centro en la comunidad mapuche.
4 Cuando intento precisar el concepto de salud intercultural, me centro, fundamentalmente, en las nociones que surgen a partir de dicotomías excluyentes como autonomía / paternalismo (Ver Femenías y Vidiella “El derecho de las mujeres a la salud”, Artículo publicado en Perspectivas Bioéticas, Año Nº 10, Número 18, primer semestre de 2005). Puesto que las consecuencias que esta perspectiva produce, en la atención sanitaria de mujeres migrantes e indígenas, promueve un abordaje sanitario que parte de la “minoridad” del paciente, lo reduce y atenta contra una atención centrada en el enfoque de justicia epistémica.
5 Para volver a la distinción entre multiculturalidad, pluriculturalidad e interculturalidad, podemos plantear las diferencias entre estos conceptos a partir de graficar sus perspectivas respecto a la salud. De ahí que, rechazar sin más la medicina tradicional indígena es asimilacionista; aprobarla para que se practique exclusivamente en las Comunidades es relativismo cultural; convertirla en un objeto de consumo exótico, es multiculturalismo y, finalmente, propiciar su articulación con la medicina científica es interculturalidad (Véase Interculturalidad y salud. Capacitación…, p. 54).
6 Por ejemplo, el Pueblo Mapuche considera la salud desde un enfoque holístico, que: “trasciende el marco (…) occidental, puesto que de lo que se trata es poder integrar tanto los elementos físicos y biológicos con el ámbito psicológico. Asimismo, para esta comunidad, la salud es: “el resultado del equilibrio entre la persona, el medio ambiente y lo sobrenatural, integrando este enfoque en el modelo armonía-desarmonía, en donde la salud se mantiene como una interdependencia entre (estos) elementos” (Ibacache, Morros Martel & Trangol Namuncura, 2012).
7 Interculturalidad y salud. Capacitación…, p. 49.
8 En este artículo, me centro específicamente en el caso de las mujeres, justamente por ser víctimas de una mayor opresión en el acceso sanitario. Esto se debe a que, en ellas, la opresión de género intensifica las barreras de acceso.
9 Sousa Santos (2006), citado en Stivanello (2015:7), plantea que: la naturalización de las diferencias oculta jerarquías y la monocultura del saber y el rigor produce “epistemicidio”. En este sentido, Sousa Santos propone, por un lado, la ecología del reconocimiento, es decir, que debemos aceptar solo las diferencias que queden luego de que se eliminen las jerarquías, y, por otro lado, propone la ecología de los saberes, donde entren en diálogo los saberes indígenas con el saber científico.
10 Para profundizar sobre este aspecto, es recomendable la lectura de: Molina C. La salud de los migrantes como desafío para la salud pública. Escenarios. Revista de Trabajo Social y Ciencias Sociales, Año 19, N° 29, abril 2019, ISSN: 2683-7684.
11 Fricker plantea la injusticia testimonial como aquella que se produce “cuando un prejuicio conduce a un oyente a otorgar un nivel injusto de credibilidad al conocimiento de un hablante. Este desnivel puede ser deflacionario, con la consecuencia de que se niega la capacidad del hablante en su calidad de sujeto epistémico (…). La injusticia que resulta de este fenómeno tiene efectos tanto en la jerarquía social, como en la confianza de los agentes respecto de sus capacidades” (Murguía Lores, 2016, p. 4).
12 Tal como afirma, Murguía Lores (2016), “la injusticia hermenéutica se refiere a la participación inequitativa en las prácticas de producción de significados y de la comprensión del mundo social compartido por sujetos epistémicos socialmente situados en contextos que involucran identidades sociales y relaciones de poder” (Fricker, 2008:29, citada en Murguía Lores, 2016).
13 Miranda Fricker centra sus reflexiones a problemas en los que convergen la epistemología, la ética y procesos sociales y políticos. Se trata, en palabras de la autora, de desarrollar una concepción completamente socializada de los sujetos epistémicos en sus relaciones de poder e identidad sociales (Fricker, citada en: Dieleman, 2012, pp. 253-261).
14 Véase Stivanello (2015), p. 2. Dentro de este esquema, en relación a las comunidades indígenas, resulta interesante considerar la incorporación de la figura del facilitador intercultural, puesto que, siendo el nexo entre el equipo de salud y estas comunidades, puede colaborar en el intercambio. Esto no es un dato menor, debido a que el facilitador es, para la comunidad indígena, un agente de confianza, porque pertenece a estas comunidades y es avalado por las mismas (VéaseHasen Narváez, 2012, pp. 17-24).
15 Me refiero al sistema de salud occidental hegemónico, en vinculación con el sistema sanitario tradicional, propio de las comunidades indígenas, y de las migrantes.
16 Interculturalidad y salud. Capacitación…, p. 49
17 Con el objetivo de conquistar y construir el respeto y cuidado de la mujer (tanto migrante, como indígena), resulta fundamental la formación de recursos humanos en salud con orientación intercultural. Puesto que, esto supone mejoras en la competencia técnica y humana del personal institucional, incidiendo en el respeto, en el trato de los usuarios, en el reconocimiento de las tradiciones culturales, en el combate a la exclusión, en la atención y la equidad en salud a los distintos grupos étnicos (Hasen Narváez, 2012, pp. 17-24).
18 Véase Baeza, B., Aizenberg, L. y Barría, C. (2019). Cultura y salud migratoria: miradas comparativas entre profesionales sanitarios y mujeres migrantes bolivianas. Si Somos Americanos. Revista de Estudios Transonterizos, Volumen 19, número 1, enero-junio de 2019, pp. 44-45.
19 Véase Módulo 5: Políticas de Salud. Curso…, p. 86.
20 Ibid.
21 “La necesidad de la presencia indígena en el Censo…”, Ibid.
22 Respecto a esta necesidad de reconocimiento y respeto de su cosmovisión, por la que luchan históricamente los pueblos indígenas latinoamericanos, Gómez y Trentini (2020:117-8) afirman que: “(Las) marcas diacríticas como la lengua, las ceremonias, la vestimenta son las que apoyan el diálogo intercultural, debido a que el concepto de “cultura” —asociado a la “identidad” de “los otros”— es fuertemente esencialista y no acepta contradicciones ni cambios, de modo que no tiene en cuenta que las identidades se construyen en contextos de dominación e intercambio que posibilitan o niegan determinados tipos de identificación” (Clifford, 1988, citado en Gómez y Trentini, 2020).
23 Sobre este aspecto, Gómez y Trentini (2020:117-8) afirman que: “para quienes se reconocen como “indígenas” o “pueblos indígenas”, la cultura continúa siendo una categoría cargada de contenidos cerrados en un orden interno, más allá de los cambios y procesos históricos”.
24 Véase Interculturalidad y salud. Capacitación… Op. Cit., pp. 54-5.
25 Interculturalidad y salud. Capacitación… Op. Cit., pp. 54-5.
26 De ahí la importancia de médicos/as, enfermeros/as, profesionales, auxiliares de la salud, personal administrativo, agentes sanitarios, personal de apoyo, que trabajan diariamente desde la Posta de Salud más alejada e inaccesible hasta los grandes Hospitales (Interculturalidad y salud. Capacitación…, p. 74)
27 Interculturalidad y salud. Capacitación…, Ibid.
28 Respecto al reconocimiento de las necesidades propias, la comunidad mapuche, se enfoca en la presentación de un proyecto de Ley de Creación de Censo Nacional Indígena y Sistema de información propio de Indicadores para el Buen Vivir, cuya autoría pertenece al Tejido de Profesionales Indígenas y fue presentado por Mónica Macha. Esta presentación fue apoyada por diferentes referentes políticos territoriales de diferentes pueblos del país, que participaron en el Seminario Internacional de Pueblos Indígenas en el Censo 2020. También, participaron la Organización Nacional de Colombia, ONIC; los diputados Mónica Macha, Daniel Filmus y Horacio Pietragalla. (“La necesidad de la presencia indígena en el Censo 2020”, Entrevista a Verónica Azpiroz Cleñan, Radioteca, 11 de septiembre de 2019. Recuperado el 02/11/2019).
Rodríguez, C. D. (2021). El derecho a una salud intercultural. Revista de Filosofía y Teoría Política, 51, e032. https://doi.org/10.24215/23142553e032


Pedagogía para los Cuerpos Territorios: Un Aprendizaje Decolonial

UAC: La propuesta amorosa de la horizontalidad frente a la dictadura del extractivismo.

Poesía del Re-existir. Se viene un nuevo número de Pospandemia, la revista de Naturaleza de Derechos.

La Agroecología como investigación militante y feminista.

Margot Goycochea : "No estabamos locos cuando empezamos a denunciar al agronegocio hace 15 años. Los agrotóxicos enferman y contaminan."



Jurisprudencia Viva: Medida cautelar de prohibición de fumigaciones aéreas con agrotóxicos en la Provincia de Buenos Aires. Año 2008.

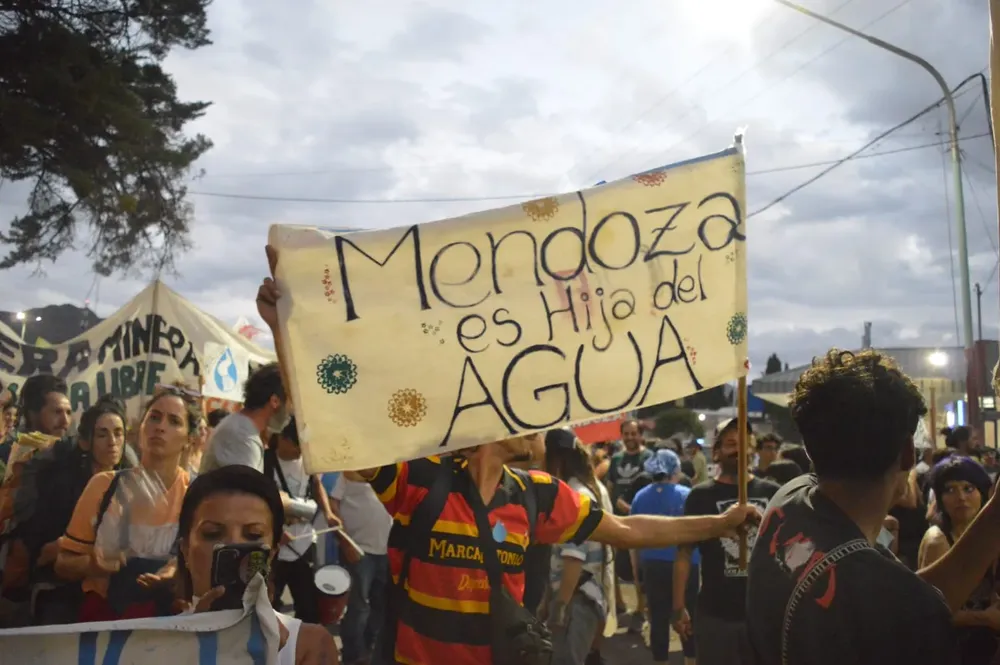
La Gesta Libertadora por el Agua: Mendoza vuelve a decir No al proyecto minero San Jorge.




