
Las Guias de Salud para Personas Fumigadas
 Naturaleza de Derechos
Naturaleza de Derechos
Las Guías de Salud para Personas Fumigadas surgen de las experiencias de las víctimas ambientales de los pueblos fumigados de la Argentina que no reciben una atención adecuada y oportuna (o directamente no la reciben) en el sistema de salud pública, porque se minimizan o no se quieren reconocer los impactos de los agrotóxicos por el Estado. En este primer paso, las Guías se centran en los casos urgentes (agudos). La idea es avanzar en la construcción, en una segunda instancia, de las Guías basadas en la exposición crónica a los agrotóxicos. La necesidad de la construcción de las Guias surgió de las propias víctimas que en el marco democrático del 13 Encuentro de Pueblos Fumigados de la Provincia de Buenos Aires en Lincoln (espacio señero de democracia comunitaria socioambiental) encontraron su punto de partida al consensuarse exigir su implementación ante las autoridades nacionales, provinciales y municipales de Salud para su institucionalización y que el sistema público sin necesidad de interpelación judicial reconozca que los agrotóxicos son un problema de salud pública. En la coordinación de las Guias se contó con la colaboración del Dr. Medardo Avila Vasquéz, médico de los pueblos fumigados de la Argentina.
Lo que debe saber y hacer el equipo de salud cuando población a su cargo es fumigada
Resumen
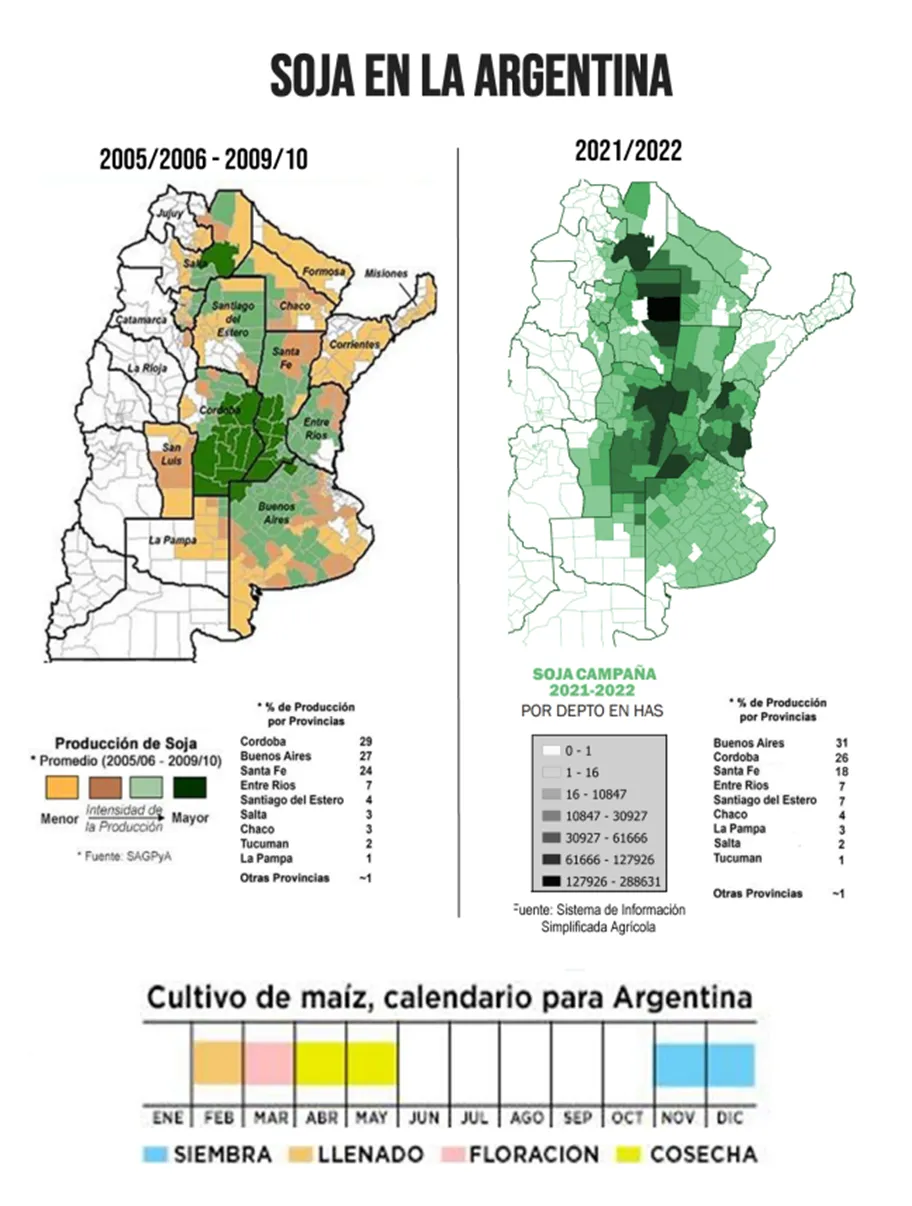
Las poblaciones de pequeños pueblos y ciudades argentinas de zonas rurales están expuestas a pesticidas que se utilizan en la producción agrícola, sobre todo en sistemas intensivos como los de soja y maíz transgénicos. Nuestro país utiliza 600 millones de litros de pesticidas por año, una carga de exposición de 11.5 l. por argentino, pero en las zonas productivas esa carga de exposición llega hasta 120 l. por habitante.
Muchos de estas personas sufren episodios de intoxicación aguda al ser alcanzadas por la nube de los pesticidas vaporizados por una aplicación y a veces presentan síntomas que requieren atención porque pueden, incluso, poner en riesgo su vida.
Esta Guía es una propuesta para organizar la atención de estos vecinos. Se alienta a que los equipos de salud reconozcan las sustancias que se utilizan en la región donde vive su población a cargo y la peligrosidad de esas moléculas para la misma.
Frecuentemente son fumigados grupos familiares y/o grupos de vecinos y se genera una demanda numerosa e instantánea al Centro de Salud. En esas situaciones se propone un sistema de Triaje para estos eventos.
Se realizan recomendaciones de medidas generales de atención, terapéuticas y de seguimiento para intoxicaciones por mezclas de agrotóxicos.
También se detallan medidas específicas para exposiciones a sustancias como: Glifosato, 2.4D, Insecticidas inhibidores de colinesterasas, piretroides y neonicotinoides. Y propuestas de seguimiento a pacientes, del necesario aviso temprano del evento y presentaciones ante la Justicia.
Autores
Dr. Medardo Avila Vazquez. Coordinador Red de Médicos de Pueblos Fumigados.
Dra. Patricia Vigna. Salud Socioambiental, Federación Argentina de Medicina General.
Dr. Gonzalo Moyano Balbis. Colectivo Sanitario Andrés Carrasco.
Dra. Viviana García. FESPROSA.
1- Introducción
1-1 ¿Por qué una Guía para atención de personas recientemente fumigadas?
La utilización de agrotóxicos (también llamados agroquímicos, plaguicidas, pesticidas, fitosanitarios o protectores agrícolas, pero denominados agrotóxicos por la Sociedad Argentina de Pediatría en razón de la amenaza que encierran para la salud ambiental e infantil1) no deja de crecer en la Argentina2,3.
Actualmente más de 600 millones de litros (litros equivalentes kilos) se aplican en el país, principalmente en las regiones donde se cultiva maíz y soja transgénicos. En estas regiones viven 14 millones de personas habitando pequeños pueblos y ciudades. La carga de exposición potencial a agrotóxicos para todas las personas que habitan nuestro país es de 14 litros por persona por año, pero en los pueblos fumigados (localidades de las zonas agrícolas donde se utilizan sistemáticamente agrotóxicos en las parcelas que rodean al pueblo) es mucho mayor, alcanzando, en Monte Maíz Córdoba, Argentina, a una carga de exposición real de 121 litros por poblador para el año 20144.
Aquellas poblaciones, periódicamente, son expuestas en forma intensa, abrumadora, inevitable e instantánea a enormes cantidades de agrotóxicos. Recordemos que según la ciencia agronómica menos del 15% de la sustancia aplicada llega a la planta y el resto se esparce (deriva) en el ambiente que habitamos.
Como la respuesta de la naturaleza (esencialmente de las plantas e insectos) es adaptarse a la agresión química de los agrotóxicos y desarrollar resistencia a sus efectos biocidas, las dosis de aplicación se van aumentando año a año y agregando sustancias más poderosas a las mezclas de agrotóxicos para lograr similares resultados, situación que conlleva a dosis crecientes de exposición para las personas de esas zonas, ya que si el año pasado aplicaron 12 litros de glifosato por hectárea, seguro que este año aplicaran 13 litros en la misma hectárea pero además le agregaran 1 litro del herbicida 2.4D. También los médicos creíamos, a mediados del siglo XX, que los antibióticos iban a terminar con las infecciones bacterianas, pero estas desarrollaron resistencia y hoy debemos usar combinaciones y se promueve el Uso Racional de Antibióticos, algo que es muy excepcional con los agrotóxicos.
Las situaciones cotidianas que se generan en este escenario son, por ejemplo, la de un grupo familiar que está tomando mate o compartiendo una merienda en el patio de su casa y de pronto son alcanzados por una nube de gases que les generan ardor ocular, picazón nasal y mal olor, mal sabor en la boca y ardor en la piel de las zonas expuestas; o la situación de un grupo escolar que está recibiendo clases en una escuela rural y de pronto por las ventanas del aula ingresan una nube invisible de agrotóxicos derivados de una fumigación aledaña y los envuelve generando malestar, nerviosismo y miedo en los niños y sus maestros.
Uno o dos de los vecinos expuestos, o a veces un número más nutrido de ellos, concurren al Centro de Salud/Hospital local buscando atención médica y ésta atención no está pautada ni considerada por los equipos de salud. Para eso proponemos esta Guía, para especificar lo que debe saber y hacer el Equipo de Salud del primer nivel de atención, cuando población a su cargo es fumigada.
Esa población expuesta directamente a las fumigaciones (el termino técnico agrario es “aplicaciones o aspersiones”, pero la expresión habitual, coloquial, popular, para denominar al hecho de arrojar agrotóxicos en un lote es: “fumigación” y así lo entienden nuestros pacientes) está conformada por personas con distintos antecedentes de salud, niveles de riesgo diferentes y predisposiciones genéticas y epigenéticas distintas que los equipos de salud debemos evaluar y no presuponer que nada va a pasar porque esa es la respuesta sintomática más común pero no la única y las personas que responden fuera de lo esperable la pasan muy mal.
Casi siempre ocurre que llegan al Centro de Salud de repente numerosos vecinos de edades disimiles, todos en muy poco tiempo de diferencia, a consultar porque han sido fumigados y se sienten mal o amenazados y el equipo de salud no sabe qué hacer con ellos. La información médica sobre exposición a agrotóxicos se encuentra en los manuales de Salud Ocupacional o Laboral y remiten a daños que sufrían los operarios (aplicadores) de estos químicos o los trabajadores de las industrias donde los fabrican.
La exposición ambiental de población numerosa no era un fenómeno esperable ni común, pero desde hace 20 años este fenómeno es recurrente, sistemático y aumenta en los meses en que los cultivos de cada zona son fumigados.
De hecho, no existe una Guía ni Protocolo para recibir y atender a personas fumigadas, solo una Guía para el manejo general del paciente intoxicado por agroquímicos del Ministerio de Salud de la Provincia de Santa Fe5 que tiene una orientación desde la Medicina Laboral, enfocada en el daño a los operadores de agrotóxicos, idéntica orientación tienen la Guía para los que Manejan Pesticidas de la EPA norteamericana 6.
Hoy en amplias regiones del país la exposición ambiental es muy frecuente y debemos saber cómo disminuir al mínimo los riesgos de las personas expuestas para poder ayudarlas. Para eso es que generamos esta primera edición de la Guía de Cuidados Médicos inmediatos a personas fumigadas.
1-2 ¿Cuál es la experiencia para construir esta Guía?
En 2010 se realizó el primer Encuentro Nacional de Médicos de Pueblos Fumigados en la Universidad de Córdoba7, en 2011 se realizó el segundo encuentro en la Universidad Nacional de Rosario y en 2015 el Tercer Congreso Nacional de Médicos de Pueblos Fumigados en la Facultad de Medicina de la UBA8, estableciéndose vínculos de cooperación entre miembros de los equipos de salud de los pueblos fumigados, de la academia, investigadores del CONICET y las Asambleas de vecinos autoconvocados en defensa de su salud.
La preocupación por el daño a la salud colectiva que generan los agrotóxicos fue recopilada en base a la experiencia de muchos colegas y compañeros de equipos de salud de cientos de pueblos y ciudades de distintas provincias. En base a esa experiencia es que se propone esta Guía que pretende acercar información, destacar cuales datos necesitan los médicos conocer o averiguar para poder enfrentar la situación y hacer algunas recomendaciones de intervención y cuidados.
2- Información de Epidemiología Ambiental que se necesita conocer
2-1 Identificar a qué agrotóxicos se realizó la exposición
Los equipos de salud deben no solo saber de técnicas y ciencia médica, sino también conocer cuáles son las prácticas productivas en la región donde viven sus pacientes.
Esas prácticas determinan exposiciones de riesgos diferentes, no es lo mismo una ciudad donde predomina la actividad industrial o comercial que pequeñas ciudades y pueblos cercanos a áreas de megaminería o de fracking petrolero o donde predomina la ganadería o donde se realiza agricultura en forma intensiva.
Distintas prácticas agrícolas generan distintas exposiciones, no es igual la exposición a agrotóxicos de zonas tomateras de Corrientes o arroceras de Entre Ríos, o cañeras del Tucumán o viñateras de Cuyo, que las que generan cultivos de maíz, soja y trigo transgénicos cuyas semillas son especialmente diseñadas para utilizar herbicidas específicos en esos cultivos.
La práctica agrícola predominante en Argentina es la vinculada a los cultivos de maíz y soja transgénicos (a lo que suma el Trigo Transgénico), estos ocupan más de 33 millones de los 42 millones de hectáreas cultivadas en el país y en la zona sojera argentina habitan más de 13,4 millones de personas en pequeñas ciudades y pueblos.
Los cultivos como soja, maíz y sorgo son de verano y los cultivos como trigo y cebada son de invierno, en algunas regiones como la zona núcleo agrícola argentina se realizan campañas agrícolas de invierno y de verano en el mismo año. Los cultivos de verano son los que consumen mayor cantidad de agrotóxicos en razón de que en primavera y verano hay más calor y humedad y crecen “malezas” y se reproducen insectos masivamente.
.
.
Los agrotóxicos autorizados por el SENASA en Argentina que se utilizan son de tres grupos principales:
Los Herbicidas: diseñados para matar plantas y evitar que crezcan entre las de cultivos disminuyendo la disponibilidad de agua, nutrientes del suelo y luz solar. En este grupo están el Glifosato, el 2.4D, cletodim, atrazina, clorimurom, glufosinato y paraquad.
Los Insecticidas: incluyen órganos fosforados como el clorpirifos, carbamatos como el aldicarb, neonicotinoides como imidacloprid y permetrinas.
Otro grupo, menos utilizado, son los Antifúngicos.
El cultivo de soja y maíz tiene varias fases: la primera de barbecho químico y corresponde a los meses de agosto a noviembre. Consiste en aplicaciones intensas con herbicidas, básicamente glifosato con agregado de atrazina, 2.4D y otros. La fase de siembra corresponde a noviembre y diciembre y en esos meses se aplican herbicidas pero el 70% de ellos se usaron antes, en el barbecho químico. Durante enero, febrero y marzo las plantas crecen, florecen y se cargan de granos. En estos meses reciben aplicaciones de herbicidas, principalmente glifosato, e insecticidas para los insectos que atacan las plántulas, principalmente bloqueadores de la acetilcolinesterasa. La cosecha se despliega en marzo y abril, en esta época vuelven a utilizar herbicidas para “secar” rápidamente los lotes y poder cosecharlos con menos humedad. Aquí vuelven a aplicar herbicidas, pero no tanto glifosato, en estos meses se usa principalmente 2.4D y paraquad, los más tóxicos y peligrosos.
Conocer esta dinámica nos permitirá suponer qué productos fueron utilizados en la fumigación que afectó a nuestros pacientes, las ocasionadas por insecticidas que bloquean colinesterasas son muy riesgosas por sus daños agudos a la salud humana.
Si un grupo de vecinos es alcanzado por una fumigación, en las oficinas de los municipios debería encontrarse la “receta agronómica” de esa aplicación y así podríamos conocer a qué sustancias fueron expuestos, desgraciadamente esta formalidad pocas veces se cumple. En esa situación debemos sospechar cuáles fueron las sustancias analizando el momento del ciclo del cultivo fumigado.
Otro dato que debemos conocer es que, casi siempre, las aplicaciones se realizan con mezclas de agrotóxicos a distintas dosis. Si un productor procederá a aplicar glifosato en un lote, aprovechando que se va a llevar adelante el procedimiento, le agregará al caldo del mosquito fumigador algún otro herbicida (2.4D o glufosinato) y también algo de insecticidas para prevenir o anticiparse, razón por la cual siempre tenemos contextos de exposición múltiple y simultánea a varios agrotóxicos. La información médica sobre efectos tóxicos de las mezclas es prácticamente inexistente en la literatura médica.
2-2 El grado de peligrosidad de esas sustancias
Los agrotóxicos son químicos diseñados para matar organismos vivos como plantas e insectos, tan naturales como los humanos. Compartimos con los vegetales mecanismos celulares e intracelulares que funcionan igual que en nuestros cuerpos. Con los insectos los niveles de compatibilidad fisiológica son mucho más intensos, de hecho, en el genoma humano el 40% de los genes son los mismos que se encuentran en las plantas y el 60% de nuestros genes los compartimos con los insectos.
Los agrotóxicos tiene una toxicidad aguda, inmediata a la exposición y otra subaguda y crónica. Los efectos por la continua exposición ambiental a bajas dosis, como enfermedades oncológicas, trastornos reproductivos, disrupción endocrina, del desarrollo neurológico/intelectual y otros, se están demostrando y publicando año a año, incluso con papers realizados en estudios en nuestro país4, 9, 10, 11, 12.
La OMS cuenta con una clasificación toxicológica que se utiliza en todo el mundo, es una clasificación según grados de toxicidad AGUDA, para ello toma la DL50, que es la dosis en mg por kg en que mueren el 50% de las ratas a las que se le suministra el veneno13.

De esta manera quedan conformado 5 grupos de peligrosidad. Todos los agrotóxicos están clasificados allí, glifosato es clase III (poco peligroso), 2.4D es clase II (moderadamente peligroso) al igual que paraquad, imidacloprid y clorpirifós, que son las sustancias más utilizadas en Argentina.
Según esta clasificación, se les otorga un etiqueta o banda de color a cada sustancia.
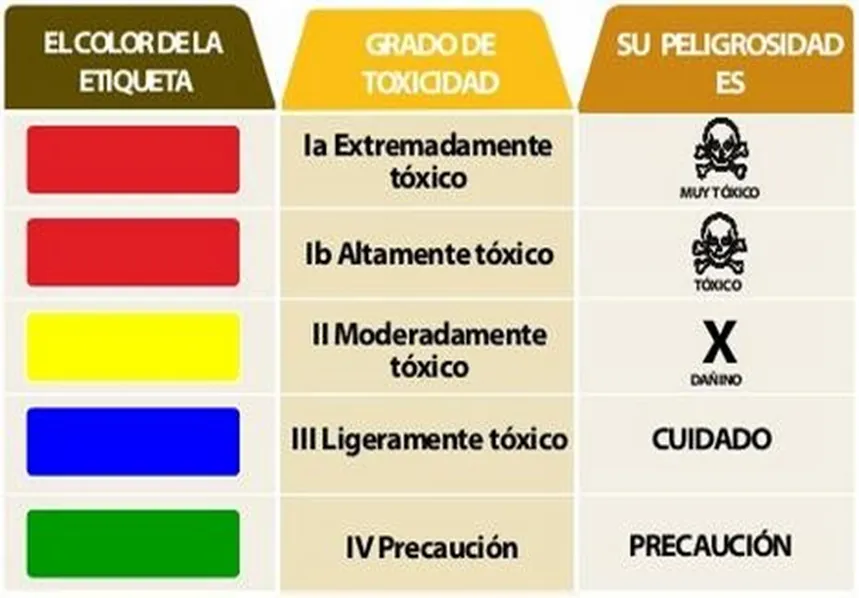
Sin embargo, Glifosato está clasificado como de etiqueta verde por el SENASA en nuestro país.
Es una clasificación que tiene cierta utilidad, pero es subóptima. Estudios en humanos que ingirieron agrotóxicos con intención suicida demuestran que debido a que las ratas metabolizan los pesticidas de manera diferente a la gente, no hay garantía de que un plaguicida de baja toxicidad en los roedores sea seguro en las personas. Las ratas son envenenadas por los humanos desde hace siglos y se vienen “adaptando” a su exposición, nosotros no. Pequeñas dosis a las que ratas de hoy sobreviven matan a humanos, 5 ml (una cucharita de té) de paraquad es letal en humanos, 20 ml (una cucharada sopera) de 2.4D o 200 ml (un vaso) de glifosato también lo son14. Aun no hay una clasificación toxicológica sobre datos en humanos a pesar de que hay numerosas publicaciones con series de más de 9000 casos, obviamente los humanos no somos ratas de 70 kilos15, 16.
2-3 Cómo una fumigación en un campo alcanza a las personas
Un campo fumigado tiene un tiempo de “retiro” de entre 1 a 3 dias, no se debe entrar a él hasta que se haya secado la aplicación. Por otro lado, la sustancia aplicada no queda toda en el campo, solo el 15% de ella permanece en el lugar, el resto “deriva”, se esparce por el ambiente. Se mueve con el viento, tanto en el momento de la fumigación, que es la deriva primaria, como después de la aplicación, en las primeras 24 horas esa sustancia que quedó sobre el suelo, por fenómenos atmosféricos, vuelve a volatilizarse y el viento la vuelve a mover fuera del lote, es la deriva secundaria17.
Las personas pueden ser expuestas si entran al campo fumigado cuando todavía no se disipó la sustancia o pueden ser alcanzadas porque el viento la lleve hacia la zona poblada en el momento de la aplicación, como después de esta, durante las primeras 24 – 48 horas.
Las zonas de los pueblos que reciben el viento predominante de la región son las que más directamente son expuestas cuando se fumigan los campos cercanos a ese sector.
Estudios epidemiológicos refieren que a más de 1000 metros de la fumigación las personas no detectan por sus sentidos la fumigación, a menor distancia es muy frecuente que sientan el ruido y además el olor de la sustancia, picazón en los ojos, ardor en la piel y mal gusto en la boca.
Si la fumigación fue realizada por medios terrestres o aéreos no va a modificar sustancialmente la forma de exposición, aunque la intensidad es mayor con la fumigación aérea por el enorme volumen de agrotóxicos y su dispersión incontrolable. Esta es la razón por la cual las aplicaciones aéreas están prohibidas en los países de la Unión Europea, en 2009 se promulgó de la Directiva 128/09 del Parlamento Europeo que establece en su art. 9 que los estados miembros garantizaran la prohibición de las pulverizaciones aéreas con plaguicidas18. En Argentina hay 1500 aviones fumigadores, una verdadera Fuerza Aérea que concreta el 30% de las pulverizaciones en el país.
2-4 Las vías de ingreso
Con el ambiente contaminado por agrotóxicos la vía de exposición aguda es principalmente inhalatoria, al respirar el aire saturado con las sustancias aplicadas por la fumigación reciente, el ingreso es a través del pulmón.
Recordemos que en reposo nosotros respiramos 500 ml de aire en cada respiración “tranquila” (el volumen de una botellita de agua mineral), y que lo hacemos 15 veces por minuto. Tampoco debemos olvidar que la superficie alveolar total es de 80 m2, la mayor superficie de contacto con el ambiente y que es el sector de máxima absorción de gases, líquidos y sustancias disueltos en ellos de nuestro cuerpo. La superficie corporal de la piel es solo de 2 m2 en un adulto.
La vía inhalatoria nos avisa rápidamente de gases extraños en el aire que ingresa a través de los sensores olfativos y a nivel de vías aéreas superiores comienza la respuesta sintomatológica: irritación y mucorrea nasal, estornudos, inflamación laríngea y traqueo-bronquial, tos y estridor, etc.
En el parénquima pulmonar el trastorno de permeabilidad de la membrana alveolo-capilar puede expresarse en estertores crepitantes y distintos grados de edema pulmonar. La alteración de la hematosis se traduce en hipoxia e hipercapnia, los pacientes se muestran excitados y con taquipnea, no hay que dejar de medir su saturación de oxígeno, mientras se los asiste. El grado de daño alveolar dependerá de la densidad de la carga de gases inspirados como de la toxicidad propia de las moléculas agrotóxicas: 2.4D y paraquad han generado distrés intensos en trabajadores rurales que los manipulaban, con muertes en pocas horas o días.
El aire ambiental contaminado con agrotóxicos impacta sobre los ojos irritando rápidamente las conjuntivas, mayor lagrimeo y ardor ocular son los síntomas que lo objetiva. Si hay lentes de contacto o lesiones previas el daño puede ser más intenso.
La piel que exponemos al ambiente también es sensible a la agresión química, la mezcla de pesticidas y surfactantes explica las dermatitis que incluso generan fotosensibilización, la absorción dérmica es baja cuando el contacto es desde gases ambientales, cuando hay contacto directo de piel con el líquido de fumigación puede ser mayor la absorción.
La vía digestiva no es preponderante en contexto de exposición por fumigación reciente, aunque se ha detectado glifosato en materia fecal de fumigados recientes, se estima que ese glifosato llegó al aparato digestivo seguramente llevado por secreciones de vías aéreas superiores. Los síntomas que refieren el contacto digestivo son las náuseas, vómitos y dolor abdominal. La vía de ingreso digestiva es más frecuente en situaciones de ingestión accidental o por intentos suicidas.
3- Manejo General de fumigados en el Centro de Salud
3-1 Primera impresión y TRIAGE
Cuando llegan las personas expuestas recientemente a una fumigación, después de recibirlos, llevamos adelante, rápidamente, una evaluación de primera impresión de la gravedad y el grado de urgencia que la demanda contiene.
Cuando comienzan a llegar varios individuos afectados la situación requiere un TRIAGE más sistematizado, ya que es imposible atenderlos a todos a la vez y es preciso establecer cuáles son los que requieren la atención en primer lugar y cuales pueden esperar más tiempo por su menor riesgo.
El triaGe es un método de selección y clasificación de pacientes empleado en la enfermería y en la medicina de emergencias y desastres. Evalúa las prioridades de atención, privilegiando la posibilidad de supervivencia, de acuerdo con las necesidades terapéuticas y los recursos disponibles.
Como en todo Triaje, alguien del equipo tiene que ser el responsable de establecer la clasificación de la gravedad clínica de los pacientes, puede ser un médico, pero no necesariamente, una enfermera lo puede hacer, pero, si la situación requiere que médico y enfermera atiendan prioritariamente a algunos pacientes, el Triaje lo puede seguir realizando la secretaria u otro miembro no médico del Centro de Salud 18; el esquema más práctico es clasificarlos con colores:
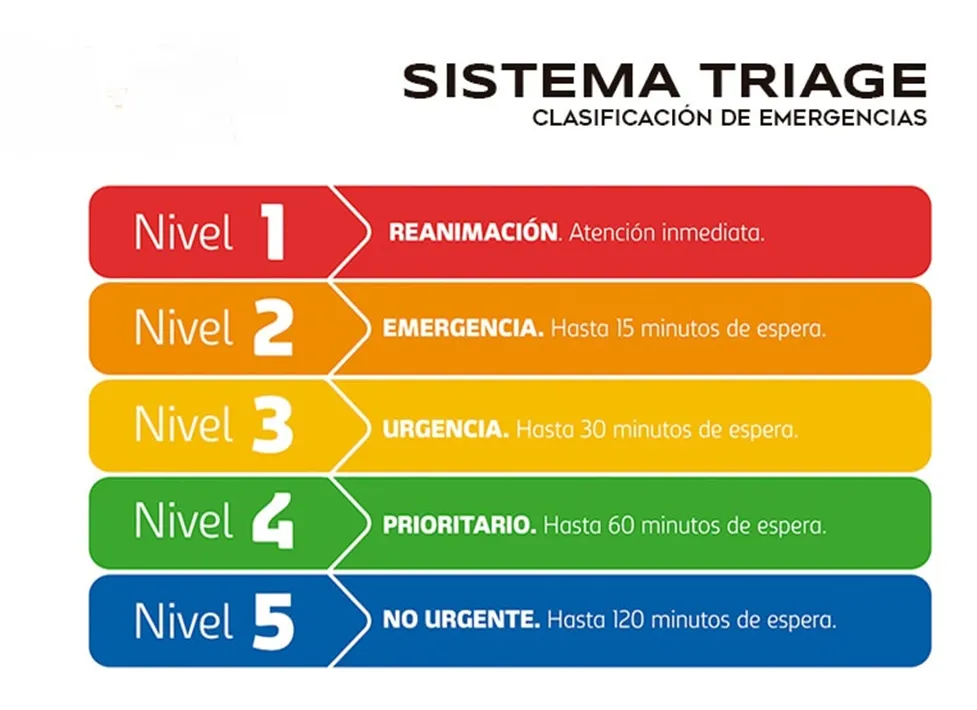
Los pacientes que tengan etiqueta roja y naranja serán electivos para derivar en forma urgente a un centro de mayor complejidad. Los otros pueden ser atendidos en centros sanitarios de primer y de segundo nivel.
Ha ocurrido que 30 vecinos concurrieron a un único Centro de Salud (como en Colonia Tirolesa, en el año 2008) en un par de horas a requerir atención por fumigaciones que los afectaron y 12 de ellos tuvieron que ser trasladados a hospitales de una ciudad cercana19.
3-2 El equipo de salud debe evaluar:
1º El estado de conciencia, muy útil la escala de Glasgow.
2º La estabilidad hemodinámica: tensión arterial y Frecuencia cardiaca (no solo FC alta, muchos agrotóxicos generan bradicardia vagal severa).
3º La estabilidad respiratoria con saturometría y evaluación clínica, la FR respiratoria alta remite a restricción ventilatoria (ya sea por aumento de la resistencia de la vía aérea como por restricción del parénquima por edema pulmonar). La baja FR con depresión neurológica nos alerta de una posible claudicación inminente por químicos que actúan a nivel central (paraquad e insecticidas).
4º Temperatura y capacidad circulatoria periférica (perfusión); ambas variables suelen estar afectadas en estados de intoxicación aguda intensa.
Con la información de este análisis clínico se debe sopesar los antecedentes clínicos de cada uno de los afectados para determinar finalmente el nivel de riesgo y de urgencia.
Por ejemplo, embarazadas y niños menores de 2 años merecen especial consideración y seguimiento posterior. Los que tengan antecedentes asmáticos (o de uso periódico de aerosoles broncodilatadores), los que sufran convulsiones periódicas estarán mucho más predispuestos a volver a entrar en crisis. Las personas mayores de 60 años, sobre todo con antecedentes de fragilidad hemodinámica, HTA, ACV previos, convalecientes oncológicos (desgraciadamente muy frecuente en poblaciones rurales) o de enfermedades hematológicas como anemias y púrpuras distintas o enfermedad renal crónica y también diabéticos, son especialmente frágiles a la agresión con agrotóxicos.
Después queda al médico respetar su “instinto” y no descartar a priori ninguna sospecha de riesgo por vaga que le parezca porque la variabilidad en la respuesta individual es muy amplia. La respuesta clínica de los receptores blanco de los químicos activados varía ampliamente de persona a persona.
No es aconsejable que ante pacientes especialmente angustiados que no pueden explicar claramente sus síntomas los consideremos como afectados solo por miedo o sugestión.
3-3 Sintomatología más frecuente
Los síntomas de más graves a menos graves que pueden sufrir las personas fumigadas son:
Neurológicos: depresión de sensorio severa a moderada, parálisis y pérdida de fuerza muscular con sensorio conservado, hiporreflexia, convulsiones, miosis/midriasis, dolor muscular, temblores y calambres, cefaleas.
Respiratorios: broncoespasmo severo con sibilancias y saturación de < de 92%, edema pulmonar tipo distrés, disminución de la fuerza muscular respiratoria, broncorrea y mucorrea intensa que aumenta la resistencia de la vía aérea, estridor laríngeo, tos y estornudos.
Cardiovasculares: alteraciones del ritmo cardiaco, son más frecuentes las bradicardias severas, cianosis, acrocianosis por mala perfusión, hipertensión.
Digestivas: dolor abdominal, náuseas y vómitos
Renales: oliguria, hemoglobinuria y mioglobinuria.
Dérmicas: fotosensibilización, dermatitis de contacto, ardor.
Psicológicas: ansiedad, excitación motora, angustia, depresión.
Neurovegetativos: hipertermia tipo golpe de calor, edema vasogénico, trastornos de la respiración.
3-4 Acciones a desarrollar
1º: Descontaminar, cuando la vía de ingreso es por inhalación la descontaminación se realiza con oxígeno para tratar de remover el gas que haya quedado adentro del parénquima pulmonar, el gas inspiratorio que ingresa con oxígeno al 100% trae, arrastra, en la espiración restos de los gases de agrotóxicos aerolizados (sobre todo lo de alta vaporización como el 2.4D).
Solo en caso de exposición a Paraquad no se recomienda ventilar con Oxigeno porque puede agravar el daño pulmonar por aumento de radicales libres y lesión de óxido-reducción20.
A nivel piel es importante retirar ropas y lavar con abundante agua, baño ideal, aunque la absorción es más lenta por esta vía, pero debemos minimizarla.
La irritación conjuntival requiere lavado ocular con abundante agua o solución fisiológica y retirar lentes de contacto con mucho cuidado.
2º Monitorear signos clínicos periódicamente, no olvidar abrir una ficha para cada paciente porque la situación clínica puede empeorar o mejorar en pocos minutos en cada uno de los afectados.
3º Manejo de secreciones respiratorias y la obstrucción laríngea-traqueo-bronquial. Aspirar las veces que haga falta y utilizar aerosoles de broncodilatadores y antiinflamatorios.
4º Control de diuresis y eventualmente, según estado clínico, colocar vía endovenosa y fluido terapia abundante.
5º Tener en cuenta la ansiedad y angustia del afectado.
6º Según el síndrome tóxico 21 utilizar la terapéutica específica, ejemplos: inhibidores de colinesterasas.
7º En casos en los que no tenemos esquema terapéutico específico ni conocemos antídotos, utilizar medidas generales.
3-5 Medidas Generales de tratamiento 20, 21,22
a- Los niveles de urgencia triaje 1-2 y 3 se requieren canalizar vía endovenosa y realizar fluido terapia con fisiológica a 2000 ml para empezar, según control de glucemias agregar dextrosado, según diuresis regular ritmo de venoclísis.
b- Oxígeno con máscara al 100% para niveles 1- 2 y 3 hasta estabilización y en otros con broncoespasmo también ventilar con O2 al 100% para lavar parénquima pulmonar. En caso de intoxicación con paraquad no usar oxigeno porque aumenta el daño tisular al pulmón.
c- Diazepam es el anticonvulsivo de elección en cuadros toxicológicos con convulsiones, dosis habituales.
d- Salbutamol es de primera línea en puff repetidos cada 10 minutos en presencia de broncoespasmo, ipratropio en puff también actúa sobre la broncoconstricción y suma efecto de disminución de secreciones en VAS.
e- Esteroides sistémicos por vía e.v. ayudan a estabilizar membrana y podrían ayudar a disminuir el riesgo de claudicación vascular, también podrían disminuir la liberación de prostaglandinas y otros autacoides. Dexametasona es el de más utilización en contextos de emergencias toxicológicas.
f- Esteroides inhalatorios pueden ayudar a disminuir respuesta inflamatoria irritativa de los químicos inhalados sobre la mucosa de las vías aéreas. Budesonide es el más utilizado.
g- Adrenalina es útil en caso de edema de glotis y también puede ser necesario sostener infusión continua en presencia de shock o preshock, también puede ser útil noradrenalina en infusión continua. La adrenalina puede ser útil en nebulización en casos de obstrucción respiratoria severa.
h- Para vómitos y náuseas usar metoclopramida ev y en casos de triaje 1, 2 y 3 no dejar de realizar protección gástrica, puede ser ranitidina ev.
i- AINES ev o por vía oral son útiles para la cefalea que suele ser intensa y renitentes en estos casos.
j- El uso de atropina forma parte de la respuesta ante intoxicación con inhibidores de la colinesterasas con organofosforados y carbamatos, pero como es muy habitual que el caldo de la fumigación sea compuesto por una mezcla de productos, la prueba con atropina ev para estabilizar es muy útil. Ver atropinización más adelante.
3-6 Recomendación de conductas
1- Comunicar a la Justicia o policía lo más rápidamente posible. Durante la atención, encargar a algún miembro del equipo que se comunique (telefónicamente o personalmente) con la justicia (fiscalía, unidad fiscal, juzgado de la zona) o/y con la policía (si no hay acceso cercano a la justicia) para manifestarle la situación y requerir que se detengan las aplicaciones, porque muchas veces ocurre que mientras por un lado del pueblo los vecinos concurren al Centro de Salud, las aplicaciones continúan por el otro lado afectando a nuevos vecinos.
2- Se recomienda no remitir rápidamente a los afectados a sus domicilios, porque el estado clínico puede empeorar en horas. A los afectados que se den de alta, antes de ello registrar su contacto y no dejar de ofrecer un contacto del propio equipo de salud local para consulta post-alta, un contacto real.
3- Es preciso que tratemos de identificar cuáles son las sustancias a las que los pacientes estuvieron expuestos. Aunque no hay que olvidar que las fumigaciones casi nunca son de un solo producto, sino mezclas de estos, cuyos efectos tóxicos no se suman: se multiplican, según un contundente principio de la Toxicología Clínica.
4- Una vez superada la crisis, es nuestra responsabilidad que desde el equipo de salud se haga una presentación formal ante la Justicia ya que la contaminación de los vecinos no es un accidente sino un delito establecido en la Ley Nacional de Residuos Peligrosos 24051, art 55. Es nuestra obligación ética para con la salud de la comunidad y su ausencia puede ser considerada complicidad o negligencia.
5- No olvidarse de registrar en el libro del Centro de Salud la ocurrencia del evento y las medidas tomadas en los pacientes. Esta documentación es muy importante como información tanto para la evolución posterior de los pacientes como por las implicancias legales que pueden devenir.
6- El Ministerio de Salud de la Nación y la mayoría de los ministerios provinciales solicitan que se llene la ficha epidemiológica de intoxicación/exposición a plaguicidas que se puede bajar de sus páginas web23. Es preciso llenar y enviar.
4 Breve Información toxicológica específica de algunos agrotóxicos
Algunos agrotóxicos utilizados en Argentina cuentan con un historial conocido de efectos toxicológicos en expuestos por fumigación, aquí hacemos algunas consideraciones para los principales y de los que contamos con información.
4-1 Consideraciones sobre glifosato 20, 24,25, 26, 27
Es un herbicida no selectivo de uso muy difundido en nuestro país en diferentes cultivos, sobre todo en maíz y soja transgénicos que son resistentes al mismo, es decir, no los afecta y sí al resto de las plantas que crecen alrededor.
El glifosato es un ácido orgánico débil formado por una molécula de glicina y otra de fosfonometilo. Es soluble en agua e insoluble en solventes orgánicos. En su presentación como concentrado soluble se caracteriza por ser un líquido claro, viscoso, color ámbar, con ligero olor aminado. En la formulación además del principio activo glifosato se encuentra como surfactante otra sustancia química, siendo la más frecuentemente utilizada la polioxietilenamina (POEA), su concentración varía de 6% a 18%, según los diferentes productos comerciales. Este surfactante es un agente tensioactivo que permite solubilizar el ingrediente activo en agua y colaborar en la difusión del mismo a través de la superficie de la planta.
La toxicidad aguda del producto ya formulado es moderada, le corresponde una categoría toxicológica III teniendo en cuenta su toxicidad aguda. Roberts27demostró que el glifosato se absorbe rápidamente en humanos; que tiene una vida media plasmática de 3.1 hs.; que un nivel plasmático mayor de 734 ugrs/ml es letal; que la toxicidad cardiorespiratoria lleva al paciente al óbito; que la fisiopatología todavía no es bien conocida, pero se evidencia lesión de membranas celulares, incluso mitocondriales y desacoples de la fosforilación oxidativa: claramente el Glifosato no es “agua con sal”. Tiene una absorción de 30% a 36% a nivel del tubo digestivo y una escasa absorción por vía cutánea. De lo absorbido, 15%-29% se excreta por la orina, 2% por el aire espirado y 70% restante por las heces. Tiene escasa metabolización, 97% de la dosis oral se elimina sin cambios, su único metabolito es el ácido amino metilfosfónico (Ampa).
La volatilidad de la molécula de glifosato no es elevada comparada con otras como el 2.4D, pero como su dosis de utilización es tan alta (constituye el 65% del total de los agrotóxicos usados en el país) los ambientes aéreos agrícolas están cargados de glifosato en épocas de fumigaciones como pudo demostrase en estudios de calidad de aire y su concentración en el agua de lluvia28.
Entre las manifestaciones clínicas por inhalación, puede causar irritación leve de la nariz y garganta, y al contacto con los ojos desencadena irritación ocular intensa, y con la piel, sensibilización, irritación leve y fotosensibilización.
Las náuseas y los vómitos también son frecuentes aun sin ser ingerido, hay informes de síntomas como mareos, cefaleas, debilidad muscular, marcado decaimiento y sobre todo intensas mialgias, acompañadas de calambres musculares luego de exposición aguda en trabajadores rurales.
A nivel respiratorio glifosato está fuertemente relacionado a crisis de broncoespasmo y ataque de asma. Estudios experimentales demostraron que ratas expuestas a respirar muestras de aire ricas en glifosato aumentan el recuento de eosinófilos y neutrófilos, la desgranulación de mastocitos y la producción de interleucinas en lavado de vías aéreas, generando un cuadro de asma químico o tóxico29. Estudios epidemiológicos en humanos, entre ellos Children’s Health Study, publicaron que la exposición a glifosato y otros herbicidas aumenta el riesgo de asma 4.5 veces30. Coincidentemente, nosotros encontramos en Monte Maíz (Argentina) que los niños que viven en pueblos fumigados tienen un aumento del riesgo de asma del 4.6 (OR of 4.64 with CI: 3.26 – 6.60)11.
El tratamiento es primero que nada la descontaminación, respirar O2 con máscara por lo menos 20 minutos, eliminar ropa y lavar/bañar con abundante agua.
Sibilancias y disnea se tratan con broncodilatadores como salbutamol e ipratropio inhalados en forma precoz.
Para los síntomas neuromusculares no hay tratamiento definido, ni tampoco una explicación fisiopatogénica, relajantes musculares pueden ser útiles, como benzodiacepinas o pridinol con aines.
Hay que tener en cuenta los antecedentes de cada uno de los expuestos, si tienen antecedentes de broncoespasmos o convulsiones previas, se requiere prestarle más atención y una observación más prolongada; las embarazadas y los niños pequeños necesitan especial atención.
Glifosato genera daño genético y mutagénesis a nivel celular31, 32, así puede generar abortos, malformaciones congénitas y cánceres. En 2015 el IARC de OMS lo clasificó como cancerígeno grado 1B33. También se demostró que afecta el desarrollo neuronal en niños, sobre todo el proceso de interconexión neuronal o sinaptización, daño que lo vincula con mayor incidencia de TGD y autismo en zona de fumigación con glifosato, también observado en estudios epidemiológicos34,35.
Para prevenir estos daños de mediano y largo plazo solo tenemos para recomendar suplementar a estos pacientes con ácido fólico (Acifol 5 mg comprimidos o Acifol gotas) 5 mg por día en adultos o 4 gotas por día menores de 1 año, 6 gotas por día a mayores de 1 año, todo por el lapso de 2 meses (60 dias). Y con Vitamina B12 (cianocobalamina) (BagoB1B6B12 comprimidos o solución oral) 1 comprimido por día en adultos o 2 ml por día para menores de 2 años y 5 ml por día para mayores de dos años por 2 meses (60 dias).
4-2 Consideraciones sobre 2.4D 20, 36, 37
El ácido 2.4D (diclorofenoxiacetico) es uno de los primeros herbicidas químicos utilizado y que aún se aplica con demasiada frecuencia; actúa afectando el sistema endócrino de las plantas que se desregulan y mueren. Se utiliza como ésteres o sales aminadas en cultivos de cereales contra malezas de hojas anchas, también en prados o pastos (y canchas de golf) en proporciones de 0,2 a 2 litros x ha. Cuando se aplica más de 6 litros x ha extermina malezas, matorrales y árboles de monte en procesos de desmonte químico.
Clasificado como grado II. Moderadamente peligroso para la OMS (banda amarilla); Tiene mucha capacidad irritativa ocular (severa) y dérmica positiva (moderada); y capacidad alergénica positiva. Es considerado un Plaguicida Altamente Peligroso, no se comercializa en la Unión Europea y muchos países reclaman su eliminación global.
Absorción: En general es elevada cuando son ingeridos por vía oral. La absorción cutánea es mínima, pero es máxima por vía inhalatoria por su elevada vaporización. El 80% de la dosis absorbida se elimina sin cambios por orina, el resto en forma de ácidos débiles conjugados. Tiene una vida media de 30 horas, algo más larga que el glifosato.
Clínica: Provocan un cuadro de irritación del piel y aparato respiratorio. Las manifestaciones sistémicas se caracterizan por náuseas, vómitos, dolor abdominal y diarrea. Puede manifestar hipertermia, ulceraciones en boca y faringe. También dolor de cabeza, visión doble, incontinencia urinaria, debilidad muscular y coma. Se puede presentar acidosis metabólica y cambios electrocardiográficos.
La afectación muscular se presenta con debilidad (miotonía) y rabdomiolisis que puede ocasionar, en los casos graves, hipocalcemia e hiperfosfatemia, así como fracaso renal debido a la mioglobinuria y elevación de la creatinquinasa sérica (CPK). Se han observado hiperventilación, trastornos del ritmo cardíaco y disfunción hepática. La afectación del SNC es también habitual y se caracteriza por obnubilación, coma, en algunas ocasiones se observa arreflexia y rara vez convulsiones.
Tratamiento: Primero descontaminar, sacar ropa y baño con abundante agua.
Medidas de soporte: Cualquier medida necesaria de apoyo a las funciones vitales (neurológica, respiratoria o circulatoria), además de enfriamiento externo para tratar la hipertermia y fluidoterapia para mantener una diuresis abundante.
En la intoxicación grave hay que realizar diuresis forzada alcalina que mejora el pronóstico ya que favorece la eliminación de estos herbicidas y acorta su vida media plasmática, con el beneficio potencial de proteger del fracaso renal por mioglobinuria.
Como el 2.4D es un reconocido genotóxico y mutagénico con riesgo cancerígeno38, para los afectados de una fumigación con 2.4D y ya recuperados recomendamos suplementar a estos pacientes con ácido fólico (Acifol 5 mg comprimidos o Acifol gotas) 5 mg por día en adultos o 4 gotas por día en menores de 1 año, 6 gotas por día en mayores de 1 año, todo por el lapso de 2 meses (60 días). Y con Vitamina B12 (cianocobalamina) (BagoB1B6B12 comprimidos o solución oral) 1 comprimido por día en adultos o 2 ml por día en menores de 2 años y 5 ml por día en mayores de dos años por 2 meses (60 días).
4-3 Insecticidas
Este grupo de agrotóxicos se utiliza en zonas de cultivo de soja y maíz desde el mes de enero hasta marzo, en economías regionales (vid, azúcar, arroz, frutales, papa, etc.) tiene calendarios más específicos, aunque predomina su utilización en los meses cálidos y templados del año. El equipo de salud debe conocer qué tipo de aplicaciones de agrotóxicos se están realizando en su zona de cobertura.
Los insecticidas son de varios grupos químicos entre ellos están los órganoclorados que son los más antiguos, como DDT, Aldrin y otros, todos prohibidos en el país. El Endosulfan fue el último en prohibirse (2013) pero todavía se utiliza, porque se sigue comercializando y usando ilegalmente.
Por el mecanismo de acción se destacan los inhibidores de la colinesterasa que son los insecticidas más utilizados en Argentina y los más tóxicos y peligrosos para los humanos.
4-3-1 Insecticidas inhibidores de la colinesterasa: Organofosforados y carbamatos 20,39, 40, 41
Los organofosforados son un grupo químico de agrotóxicos que aún se utilizan, muy peligrosos, algunos ya prohibidos como el Malathion y semi-prohibidos como el Clorpirifós, que entró en prohibición en 2023 pero sigue autorizado hasta acabar stock, este es el insecticida más aplicado en Argentina. Dimetoato y metamidofos son los que lo reemplazan. Los carbamatos es el otro grupo de moléculas que inhiben la acetilcolineterasa, entre ellos se usan el aldicarb, carboril, carbofurano, propofur y metomil.
La acetilcolina es un neurotransmisor químico que se encarga de transmitir los impulsos nerviosos entre diferentes neuronas, ejerciendo su efecto en la hendidura sináptica (unión de dos neuronas). Se encuentra almacenada en microvesículas que la liberan en la hendidura sináptica cada vez que llega un impulso nervioso. Ejerce su acción en milisegundos sobre los receptores de la neurona postsináptica y es rápidamente hidrolizada (separada en ácido acético y colina) por la enzima aceticolinesterasa, permitiendo que los precursores del neurotransmisor sean almacenados en la neurona presináptica para posteriormente sintetizar nueva acetilcolina. Esta reacción evita que la acetilcolina estimule excesivamente y de forma continua los receptores de la neurona postsináptica, y origine una crisis colinérgica, caracterizada por sobre estimulación de músculos, glándulas y nervios.
Existen dos tipos de colinesterasa, la acetilcolinesterasa verdadera o eritrocitaria, que se encuentra en los eritrocitos, tejido muscular y neuronas y tiene un papel preponderante en la transmisión del estímulo nervioso. La otra es la colinesterasa plasmática, pseudocolinesterasa o butirilcolinesterasa, se encuentra en plasma, hígado, páncreas y mucosa intestinal.
El modo de acción de los agrotóxicos considerados inhibidores, justamente es la inhibición de la enzima acetilcolinesterasa. Cuando no se dispone de acetilcolinesterasa en la hendidura sináptica, se presenta acumulación excesiva del neurotransmisor, originando una estimulación constante de los receptores, lo que se traduce en una serie de alteraciones que van a llevar a paralizar la transmisión de estímulos nerviosos. De esta manera, ejercen su efecto letal sobre los insectos.
Clínica
La vía de ingreso influye en los síntomas: la inhalada constituye la vía de exposición más veloz (segundos a minutos). La vía oral (ingestión accidental o premeditada del tóxico) produce efectos usualmente entre los 30 a 90 minutos. La vía dérmica es la más lenta, generando manifestaciones hasta aproximadamente 18 horas después.
Los síntomas iniciales y su intensidad dependen, así como la evolución, de la vía de contacto, la toxicidad del producto y la gravedad de la exposición.
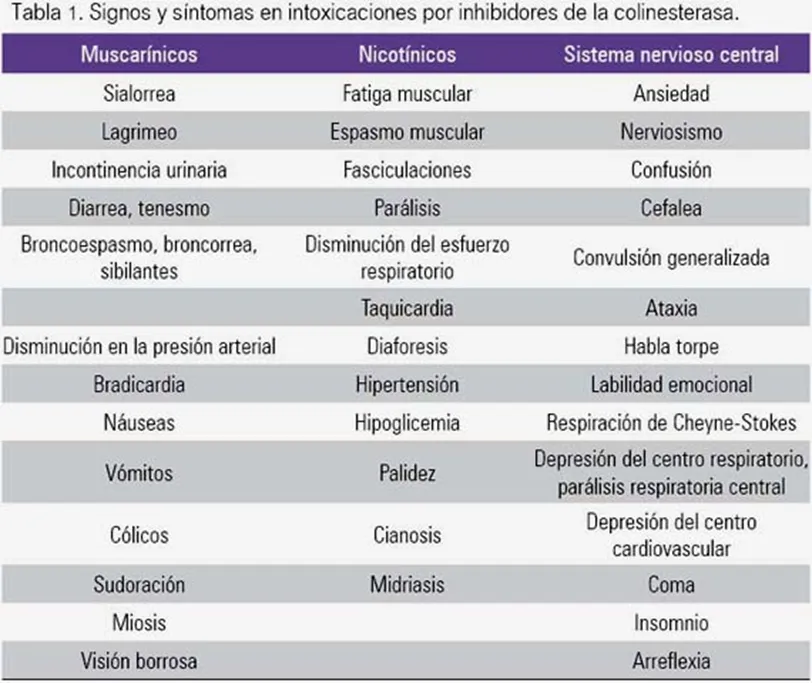
Los efectos clínicos de los inhibidores de la colinesterasas conforman un cuadro muscarínico, otro nicotínico y un síndrome neurológico.
Cuadro muscarínico: Dificultad de acomodación ocular, epífora, hiperemia conjuntival, miosis, visión borrosa, hiperemia de las membranas mucosas, rinorrea, broncorrea, cianosis, disnea, dolor torácico, tos, broncoconstricción, anorexia, cólico, incontinencia fecal, diarrea, náuseas, sialorrea, tenesmo, vómito, bloqueo cardíaco, bradicardia, arritmias, hipotensión, disuria, micción involuntaria, diaforesis y sudoración.
Cuadro nicotínico: Dolor de cabeza, hipertensión pasajera, mareo, palidez, taquicardia, calambres, debilidad muscular, fasciculaciones, mialgias y parálisis flácida.
Síndrome neurológico: Ansiedad, depresión, ataxia, signo de Babinski positivo, dolor de cabeza, coma, confusión, convulsiones, depresión de los centros respiratorio y circulatorio, perturbación mental, irritabilidad y somnolencia.
La estimulación de receptores nicotínicos y muscarínicos resulta en una mezcla de efectos tanto simpáticos como parasimpáticos. A pesar que la signología muscarínica parasimpática se señala generalmente como más frecuente, hay que tener presente que en muchos casos los signos simpáticos pueden predominar en algunos tejidos.
Datos clínicos a resaltar:
a. No es raro encontrar simultáneamente síntomas y signos tanto muscarínicos como nicotínicos.
b. Los síntomas gastrointestinales son los más frecuentes poco tiempo después de la ingestión de organofosforados.
c. Puede haber midriasis, miosis e incluso pupilas normales. La midriasis está presente hasta en 13% de casos; por tanto, la miosis no es una característica indispensable para el diagnóstico.
d. La taquicardia sinusal es más común que la bradicardia.
e. Las fasciculaciones y la debilidad son consideradas como los hallazgos más confiables en este tipo de intoxicaciones como para sospechar intoxicación por inhibidores de la colinesterasas.
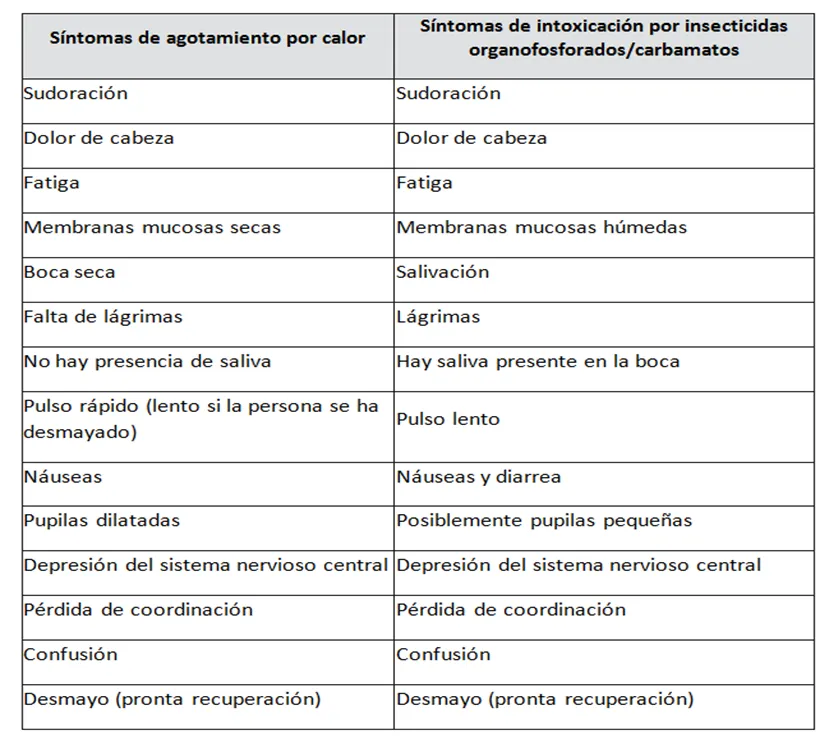
Diferencias entre manifestaciones clínicas en niños y adultos
Algunas características difieren en ambos grupos, las más destacadas son las siguientes:
a. En niños son menos frecuentes la bradicardia, fasciculaciones, lagrimeo y sudoración.
b. En niños es frecuente la letargia, coma, convulsiones, debilidad muscular flácida, miosis, taquicardia y salivación excesiva.
c. En niños pueden ser más frecuentes las manifestaciones nicotínicas en lugar de las muscarínicas, manifestándose como debilidad neuromuscular y efectos en el sistema nervioso central.
d. En adultos no son frecuentes las convulsiones generalizadas, excepto en el envenenamiento por agentes nerviosos o dosis masivas de organofosforados, mientras que en niños sí lo son.
Signos de severidad
Hallazgos clínicos sugerentes de severidad son: cambios en el estado mental, coma, convulsiones, broncorrea, broncoconstricción, dificultad respiratoria severa, fasciculaciones, debilidad generalizada severa, defecación involuntaria, inestabilidad autonómica y parálisis.
La broncorrea puede progresar a edema pulmonar y falla respiratoria.
La causa de muerte es por insuficiencia respiratoria por espasmo de musculatura bronquial, acumulo de secreciones en vías aéreas y depresión del centro respiratorio a nivel del sistema nervioso central.
Pruebas de laboratorio
Pruebas de laboratorio de rutina
Los exámenes de laboratorio generalmente son normales. Sin embargo, hay hallazgos que pueden confundir el diagnóstico, por lo que el examen y los antecedentes clínicos deben prevalecer. En la analítica sanguínea se puede encontrar cetoacidosis, amilasa sérica elevada, creatinaquinasa sérica elevada, glucosa sérica elevada, lípidos séricos disminuidos, potasio sérico disminuido o incrementado y leucocitosis con desviación izquierda. En la analítica de orina puede haber glucosa urinaria elevada y proteínas urinarias elevadas.
En el electrocardiograma podemos encontrar taquicardia o bradicardia, bloqueo AV, QT prolongado, onda T en pico y torsades de pointes.
Niveles de colinesterasas
La medición directa de la actividad de esta enzima provee una medida del grado de toxicidad. La medición secuencial de la misma (si está disponible rápidamente) puede también ser utilizada para determinar la efectividad de la terapia con oximas. Sin embargo, la mayoría de hospitales no puede realizar esta prueba.
El ensayo de la actividad en plasma de la colinesterasas o pseudocolinesterasa es realizado con mayor facilidad, pero no se correlacionan bien con la severidad, por lo que no deben ser utilizadas para guiar el tratamiento.
Los niveles de colinesterasa eritrocitaria y sérica en general se relacionan bien con la toxicidad y son utilizados para tener una aproximación de los niveles en el tejido nervioso, ya que estos últimos son imprácticos de obtener. Los resultados deben ser interpretados con cuidado debido a las diferencias interindividuales e intraindividuales en los niveles normales de colinesterasa, a otras condiciones médicas y sustancias que puedan alterar los niveles de colinesterasa, y a la posibilidad de errores de laboratorio. Un paciente puede tener una disminución considerable en la actividad de la enzima, pero estar dentro del rango ‘normal’. Esto hace que las mediciones de colinesterasa tengan valor limitado en el diagnóstico inicial. Pueden ayudar a confirmar el diagnóstico solo si son extremadamente bajos o indetectables al momento de la presentación.
Tratamiento
Si existen hallazgos clínicos sugestivos, se debe iniciar tratamiento empírico. En ninguna circunstancia se debe esperar los resultados de laboratorio. El tratamiento debe ser inmediato si existen signos de severidad.
Medidas iniciales de soporte: Fluidos EV + Oxigeno + Atropina (+ Pralidoxima)
Atención PreHospitalaria
Cuando el paciente sintomático llega a un Centro Periférico de baja complejidad, la conducta a adoptar hasta que pueda ser trasladado a un Centro de mayor complejidad sería:
• Se comenzará con la administración de una ampolla de 1 mg de Sulfato de Atropina cada 15 minutos, por vía subcutánea o intramuscular, hasta lograr: sequedad de las mucosas, dilatación pupilar, mejora de bradicardia y enrojecimiento de la piel, mientras se vigila la FC para que no llegue a taquicardia de riesgo.
• Mientras no se arribe al Centro de mayor complejidad se mantendrá la atropinización, pero espaciando la administración de la atropina cada 30 minutos.
Atención inmediata de la vía aérea. La administración de oxígeno no es una condición previa para utilizar atropina, como sugieren muchos textos. En caso que se use oxígeno, se debe administrar concomitantemente a la atropina en pacientes con cianosis u otra evidencia de hipoxia, rales, secreciones orales excesivas o broncorrea. La administración de oxígeno y atropina simultáneamente no ha demostrado un aumento de la toxicidad cardiovascular.
Se recomienda oxígeno al 100% e inmediata intubación endotraqueal en pacientes con intoxicación moderada a severa con un estado mental marcadamente deprimido.
Concomitantemente, los pacientes deben ser resucitados con fluidos intravenosos, ya que existe una pérdida significativa de fluidos gastrointestinales y probablemente vasodilatación inducida por óxido nítrico. Este manejo de fluidos debe incluir también el uso de agentes vasoactivos, dependiendo del caso.
Las convulsiones deben controlarse rápidamente con benzodiacepinas. El uso agresivo de estas puede mejorar la supervivencia y prevenir la injuria cardiaca y del sistema nervioso central. Varios regímenes han sido sugeridos. Las recomendaciones incluyen el uso de al menos 10 mg EV de diazepam o 5 a 10 mg IM de midazolam en adultos (dosis pediátrica: diazepam 0,1 a 0,2 mg/kg EV o midazolam 0,1 a 0,3 mg/ kg IM) y luego aumentar conforme sea necesario. Hay evidencia que sugiere que las convulsiones por organofosforados involucran también receptores NMDA-glutamato, por lo que el propofol puede ser útil también.
Atropina
Regímenes de uso en adultos y niños
Existen varios regímenes recomendados, pero varían muy poco entre ellos. En casos de ingestiones suicidas, a veces se ha necesitado cientos de miligramos al día, llegando a cantidades mayores a mil y puede ser necesaria infusión continua en el curso de varios días. En general, es mejor dar mucha atropina que dar muy poca.

Es difícil encontrar información sobre el uso de atropina para intoxicaciones específicamente por carbamatos. Sin embargo, algo generalmente aceptado es que la severidad de la intoxicación por carbamatos tiende a ser menor que por organofosforados, al igual que la duración de la toxicidad, la cual va de 6 a 12 horas. Algo a tener en cuenta es que es común el envenenamiento mixto por organofosforados y carbamatos
La meta más importante del uso de atropina es el control de la broncorrea clínicamente significativa, broncoconstricción (reversión de sibilantes) y bradiarritmias o bloqueos aurículo-ventriculares peligrosos. La sequedad de las secreciones bronquiales puede ser alcanzada prematuramente si el paciente está deshidratado.
En general, es errado pensar que la atropina debe suspenderse cuando aparecen signos de atropinización: taquicardia, midriasis y boca seca.
La taquicardia no es contraindicación para administrar atropina.
La taquicardia y la midriasis no deben ser utilizadas como indicaciones de suspender el tratamiento, debido a que algunas veces son manifestaciones de toxicidad nicotínica, hipoxia, hipovolemia o estimulación simpática.
Pralidoxima
Es muy necesario su uso en caso de ingestión importante de inhibidores de colineterasa. En expuestos por fumigaciones, en general, con atropina se logra revertir los síntomas y estabilizar.
Las oximas (ej.: pralidoxima y obidoxima, las más comunes) son utilizadas inmediatamente luego del envenenamiento por organofosforados para regenerar acetilcolinesterasa activa. Múltiples textos sugieren que las oximas deben ser reservadas para los signos y síntomas nicotínicos. Realmente las oximas regenerarán acetilcolinesterasa tanto en receptores muscarínicos como nicotínicos, por lo que son efectivas para tratar tanto síntomas muscarínicos como nicotínicos. Actualmente, las oximas están recomendadas para todos los envenenamientos con carbamatos, a excepción del carbaril.
La pralidoxima no debe ser administrada sin al mismo tiempo utilizar atropina para prevenir el empeoramiento de los síntomas debido a una inhibición transitoria de la acetilcolinesterasa inducida por oximas.
La OMS ha recomendado una dosis inicial de 30 mg/kg de pralidoxima EV seguida de infusión EV de 8 mg/kg/h o de 500 mg/h; y de 20 a 50 mg/kg en bolo inicial para niños, de acuerdo a la severidad de los síntomas, seguido de una infusión EV de 10 a 20 mg/kg/h. Alternativamente, si una infusión continua no es posible, 30 mg/kg de pralidoxima deben ser administrados IM o EV cada 4 horas (8).
La pralidoxima debe ser administrada lentamente durante 30 minutos, ya que la administración rápida ocasionalmente ha sido asociada con paro cardiaco, y la administración lenta previene la debilidad muscular que resulta de la inhibición transitoria de la acetilcolinesterasa conforme la pralidoxima se une a esta enzima.
Efectos adversos del uso de pralidoxima incluyen hipertensión, incrementos transitorios en el bloqueo neuromuscular y vómito en proyectil luego de la administración en bolo de pralidoxima.
Benzodiacepinas
Las convulsiones deben ser tratadas con benzodiacepinas. El uso profiláctico de diazepam disminuye la disfunción neurocognitiva luego de la intoxicación por organofosforados. No existe evidencia de que la fenitoína tenga algún efecto en las convulsiones inducidas por organofosforados, y este agente no está recomendado.
Los intoxicados con organosfoforados suelen sufrir cuadros subagudos y crónicos de lesión neuronal: Síndrome Intermedio de organofosforados y Síndrome de Neurotoxicidad Retardada.
Clorpirifós se encuentra mencionado en amplios estudios epidemiológicos35 donde madres y niños pequeños expuestos por fumigaciones a clorpirifós tienen IQ muy inferiores y tasas de Trastornos Generales del Desarrollo superiores a los niños no expuestos, por esta razón se recomienda suplementar a los afectados con Vitamina B12 (cianocobalamina) (BagoB1B6B12 comprimidos o solución oral) 1 comprimido por día en adultos o 2 ml por día para menores de 2 años y 5 ml por día para mayores de dos años por 2 meses (60 dias) para intentar alguna neuroprotección.
4-3-2 Insecticidas piretroides: cipermetrina 20
Incluye a la permetrina, cipermetrina, lambdacialotrina y deltametrina, son insecticidas menos tóxicos en mamíferos pero tienen efectos de disrupción endocrina y por esta razón la Unión Europea tiene prohibida la utilización en sus países miembros después de que, en los estudios de bioseguridad, las ratas desarrollaran tumores (adenomas) en sus glándulas endocrinas42. Aquí también se usan en humanos (niños) para pediculosis y escabiosis.
Su acción es a nivel sistema nervioso, generando una alteración de la transmisión del impulso nervioso. Su efecto fundamental se debe a una alteración en el flujo por los canales del sodio de la membrana nerviosa.
Clínica: Conforma un síndrome más típico: Coreoatetosis, sialorrea, incoordinación motora, hipersensibilidad a los estímulos y convulsiones. También se presenta hormigueo y ardor en la piel expuesta. Y otro síndrome neurológico: Temblores de piernas y brazos, acompañados de hiperexcitabilidad a los estímulos, ataxia, convulsiones y parálisis.
Inhalado es más común que se presenten síntomas respiratorios de irritación química: rinitis, tos, broncoespasmo llegando hasta neumonitis hipóxicas.
Tratamiento: es sintomático, no hay antídoto ni manejo especifico, cuidados generales con oxígeno, descontaminar.
4-4-3 Neonicotinoides: imidacloprid 20
Este es el grupo de insecticidas más moderno que viene reemplazando a los anteriores (aunque están todos prohibidos en Europa, donde los fabrican). Incluyen a Imidacloprid, clotianidina, tiometoxan, etc.
Estos insecticidas actúan sobre los receptores acetilcolina nicotínicos en el Sistema Nervioso Central de los insectos, también con bloqueo de los ganglios autonómicos y de la unión neuromuscular, en vertebrados el efecto es menor.
Clínica de intoxicación en humanos incluye: salivación, náuseas, vómito, diarrea, sensación de ardor en la boca y garganta, agitación, confusión, dolor de cabeza y dolor abdominal. Hipertensión y taquicardia pueden preceder la hipotensión y bradicardia. Convulsiones cuando la exposición es intensa.
Tratamiento: al igual que los piretroides no tenemos un tratamiento específico, es sintomático, no hay antídoto ni manejo propio, cuidados generales, oxigeno, descontaminar.
Tiometoxan es considerado un posible cancerígeno y estudios de bioseguridad encontraron daño genético sugestivo de riesgo oncológico y de malformaciones congénitas43, se recomienda suplementar a los afectados con ácido fólico (Acifol 5 mgrs. comprimidos o Acifol gotas) 5 mgrs. por día en adultos o 4 gotas por día en menores de 1 año, 6 gotas por día en mayores de 1 año, todo por el lapso de 2 meses (60 días).-
5- Organizaciones que patrocinan, promueven y recomiendan esta Guía
Esta Guía fue construida por la petición de numerosas personas fumgadas que se encontraban con la falta de este instrumento en el primer nivel de atención de salud y principalmente por la solicitud de Encuentro de Pueblos Fumigados de Buenos Aires.
Organizaciones que patrocinan, promueven y recomiendan esta Guía: Red de Medicos de Pueblos Fumigados (REDUAS). Federación de Profesionales de la Salud de Argentina (FEPROSA). Federación Argentina de Medicina Familiar (FAMG). Naturaleza de Derechos. Coordinadora por una Vida sin Agrotóxicos en Entre Ríos: BASTA ES BASTA. Red Nacional de Municipios Agroecologicos (RENAMA). Red Federal de Docentes por la Vida. Colectivo Sanitario Andres Carrasco. Secretaria de Ambiente y Secretaria de Salud de APDH.
6- Referencias
1- Caletti MG. Efectos de los Agrotóxicos en la Salud Infantil. Sociedad Argentina de Pediatría. Junio 2021 https://www.sap.org.ar/uploads/archivos/general/files_efectos-agrotoxicos-07-21_1625686827.pdf
2- Cabaleiro F. En la Argentina se utilizan más de 500 millones de litros/kilos de agrotóxicos por año. Portal BiodiversidadLA. Junio 10, 2019. https://www.biodiversidadla.org/Documentos/En-la-Argentina-se-utilizan-mas-de-500-millones-de-litros-kilos-de-agrotoxicos-por-ano
3- Tierra Viva. Informe del INTA sobre uso de agrotóxicos: la producción por encima de la salud y el ambiente. Noviembre 3, 2022. https://agenciatierraviva.com.ar/informe-del-inta-sobre-uso-de-agrotoxicos-la-produccion-por-encima-de-la-salud-y-el-ambiente/
4- Avila-Vazquez M, Maturano E, Etchegoyen A, Difilippo FS, Maclean B. Association between Cancer and Environmental Exposure to Glyphosate. International Journal of Clinical Medicine Vol.8 No.2,February 20, 2017. https://doi.org/10.4236/ijcm.2017.82007
5- Ministerio de Salud de la Provincia de Santa Fe. Guía para el manejo general del paciente intoxicado por agroquímicos. Septiembre 2012. https://www.santafe.gov.ar/index.php/web/content/download/152212/744324/file/guia.pdf
6- - Agencia de Protección Ambiental de Estados Unidos (EPA). Guía para los que Manejan Pesticidas. 1994. https://espanol.epa.gov/sites/default/files/2016-07/documents/wps_handler_training_spanish_735_b_94_001_apr_1994_0.pdf
7- Avila-Vazquez M y Nota C. Informe Primer Encuentro de Médicos de Pueblos Fumigados. Facultad de Ciencias Médicas - Universidad Nacional de Córdoba. 27 y 28 de agosto de 2010 - Ciudad Universitaria, Córdoba. https://www.reduas.com.ar/wp-content/uploads/2011/04/primer-informe.pdf
8- Avila-Vazquez M y Gorban M. Declaración del 3º Congreso Nacional de Médicos de Pueblos Fumigados. Facultad de Medicina, Universidad de Buenos Aires, Buenos Aires. 17 de octubre de 2015. https://reduas.com.ar/declaracion-del-3o-congreso-nacional-de-medicos-de-pueblos-fumigados/
9- Avila-Vazquez, M. ,Difilippo, F. , Lean, B. , Maturano, E. and Etchegoyen, A. (2018) Environmental Exposure to Glyphosate and Reproductive Health Impacts in Agricultural Population of Argentina. Journal of EnvironmentalProtection, 9, 241-253. doi: 10.4236/jep.2018.93016.
10- Verzeñassi D y Vallini A. Transformaciones en los modos de enfermar y morir en la región agroindustrial de Argentina. Octubre 2019. https://www.researchgate.net/publication/337566832_Transformaciones_en_los_modos_de_enfermar_y_morir_en_la_region_agroindustrial_de_Argentina
11- Avila-Vazquez M, Difilippo FS, Mac Lean B, Maturano E. Environmental Exposure to Glyphosate and Risk of Asthma in an Ecological Study. Global Journal of Medical Reserch (F). Volume 21 Issue1 Version 1.0 Year 2021;DOI: 10.17406/GJMRA DOI: https://doi.org/10.34257/GJMRFVOL21IS1PG15
12- Verzeñassi D, Vallini A, Fernández F, Ferrazini L, Lasagna M, Sosa AJ y Hough G. Cancer incidence and death rates in Argentine rural towns surrounded by pesticide-treated agricultural land. Clinical Epidemiology and Global Health, Volume 20, 2023. https://doi.org/10.1016/j.cegh.2023.101239.
13- Organización Mundial de Salud. Clasificación recomendada por la OMS de los plaguicidas por el peligro que presentan y directrices para la clasificación. 2019. https://iris.who.int/bitstream/handle/10665/337246/9789240016057-spa.pdf?sequence=1
14- Red Universitaria de Ambiente y Salud. Glifosato mitos y realidades. 2014. https://reduas.com.ar/glifosato-mitos-y-realidades/.
15- Nagami H, Nishigaki Y, Matsushima S, Matsushita T, Asanuma S, Yajima N, et al. Hospital-based survey of pesticide poisoning in Japan, 1998-2002. Int.J.Occup.Environ.Health. 2005;11(2):180–4. DOI: 10.1179/oeh.2005.11.2.180
16- Dawson AH, Eddleston M, Senarathna L, Mohamed F, Gawarammana I, Bowe SJ, Manuweera G, Buckley NA. Acute human lethal toxicity of agricultural pesticides: a prospective cohort study. PLoS Med. 2010 Oct 26;7(10):e1000357. South Asian Clinical Toxicology Research Collaboration. DOI: 10.1371/journal.pmed.1000357
17. Tomasoni M. Generación de derivas de plaguicidas. No hay fumigación controlable. 2013. https://reduas.com.ar/generacion-de-derivas-de-plaguicidas/.
18- OPS. Manual para la implementación de un sistema de TRIAJE para cuartos de Urgencia. Washington DC. 2010. https://www3.paho.org/hq/dmdocuments/2011/HSS_IS_Manual_Sistema_Tiraje_CuartosUrgencias2011.pdf
19- Comercio y Justicia. (17/08/2012) Llega a juicio otra causa por fumigaciones con agroquímicos. https://noticias-ambientales-cordoba.blogspot.com/2012/08/colonia-tirolesa-va-haber-otro-juicio.html
20- Agencia de Protección Ambiental de Estados Unidos (EPA) Manual de Reconocimiento y Manejo de los Envenenamientos por Pesticidas. 2023. https://www.epa.gov/pesticide-worker-safety/recognition-and-management-pesticide-poisonings
21- Elba de la Cruz, Viria Bravo y Fernando Ramírez. Síndromes clínicos asociados a plaguicidas. Manual de Plaguicidas de Centroamérica. 2023. http://www.plaguicidasdecentroamerica.una.ac.cr/index.php/sindromes-clinicos
22- Díaz Pérez A. Manejo de emergencia en intoxicación por plaguicidas. 2021. RECIMUNDO. https://doi.org/10.26820/recimundo/5.(2).abril.2021.179-186
23- Sistema nacional de Vigilancia de la Salud. Intoxicación/exposición a plaguicidas. Ficha de Notificación e Investigación Epidemiológica. 2022. Ministerio de Salud. https://www.argentina.gob.ar/sites/default/files/ficha_intoxicacion_plaguicidas_1-7.pdf
24- Burger M y Fernández S. (2004). Exposición al herbicida glifosato: aspectos clínicos toxicológicos. Revista Médica del Uruguay, 20(3). http://www.scielo.edu.uy/scielo.php?script=sci_arttext&pid=S1688-03902004000300006
25- Bradberry SM, Proudfoot AT, Vale JA. Glyphosate poisoning. Toxicol Rev. 2004;23(3):159-67. DOI: 10.2165/00139709-200423030-00003
26- Chen YJ, Wu ML, Deng JF, Yang CC. The epidemiology of glyphosate-surfactant herbicide poisoning in Taiwan, 1986-2007: a poison center study. ClinToxicol (Phila) 2009;47(7):670–7.DOI: 10.1080/15563650903140399
27- Roberts DM, Buckley NA, Mohamed F, Eddleston M, Goldstein DA, Mehrsheikh A, Bleeke MS, Dawson AH. A prospective observational study of the clinical toxicology of glyphosate-containing herbicides in adults with acute self-poisoning.ClinToxicol (Phila). 2010 Feb;48(2):129-36. DOI: 10.3109/15563650903476491.
28- REDUAS. El aire y el agua de lluvia contaminados con Glifosato. Llueve glifosato en media Argentina. 2018. https://reduas.com.ar/el-aire-y-el-agua-de-lluvia-contaminados-con-glifosato-2/.
29- Kumar S, Khodoun M, Kettleson EM, McKnight C, Reponen T, Grinshpun SA, et al. Glyphosate-rich air samples induce IL-33, TSLP and generate IL-13 dependent airway inflammation. Toxicology. 2014 Nov 5;325:42-51. doi: 10.1016/j.tox.2014.08.008.
30- Salam MT, Li YF, Langholz B, Gilliland FD; Children’s Health Study. Early-life environmental risk factors for asthma: findings from the Children’s Health Study. Environ Health Perspect. 2004. DOI: 10.1289/ehp.6662 .
31- Bernardi, N., Mañas, F., Méndez, A., Gorla, N. and Aiassa, D. (2015) Assessment of the Level of Damage to the Genetic Material of Children Exposed to Pesticides in the Province of Córdoba.Archivos Argentinos de Pediatria, DOI: 10.5546/aap.2015.eng.126 .
32- Paganelli A, Gnazzo V, Acosta H, Lopez SL, Carrasco AE. Glyphosate-Based Herbicides Produce Teratogenic Effects on Vertebrates by Impairing Retinoic Acid Signaling. Chem. Res. Toxicol., 2010, 23 (10), pp 1586-1595. DOI: 10.1021/tx1001749 .
33- Guyton, K.Z., Loomis, D., Grosse, Y., El Ghissassi, F., Benbrahim-Tallaa, L., Guha, N., et al. (2015) Carcinogenicity of Tetrachlorvinphos, Parathion, Malathion, Diazinon, and Glyphosate. Lancet Oncology, 16, 490-491. doi: 10.1016/S1470-2045(15)70134-8. http://monographs.iarc.fr/ENG/Monographs/vol112/mono112-09.pdf.
34- Coullery RP, Ferrari ME, Rosso SB. Neuronal development and axon growth are altered by glyphosate through a WNT non-canonical signaling pathway.Neurotoxicology. 2016 Jan; doi: 10.1016/j.neuro.2015.12.004 .
35- von Ehrenstein O S, Ling C, Cui X, Cockburn M, Park A S, Yu F et al.Prenatal and infant exposure to ambient pesticides and autism spectrum disorder in children: population based case-control study. BMJ 2019; DOI: 10.1136/bmj.l962
36- Agency for Toxic Substances and Disease Registry. Tox Profile 2.4 diclorofenoxiacetico. Chapter 2. Health effects.https://www.atsdr.cdc.gov/ToxProfiles/tp210-c2.pdf
37- Centro Panamericano de Ecología Humana y Salud. OPS/OMS. Ácido 2,4 diclorofenoxiacetico, Guía para la Salud y la Seguridad. 1993. https://iris.paho.org/bitstream/handle/10665.2/31241/9275370621-spa.pdf?sequence=1&isAllowed=y
38- Loomis D, Guyton K, Grosse Y, El Ghissasi F, Bouvard V, Benbrahim-Tallaa L, Guha N, Mattock H, Straif K; International Agency for Research on Cancer Monograph Working Group, IARC, Lyon, France. Carcinogenicity of lindane, DDT, and 2,4-dichlorophenoxyacetic acid. Lancet Oncol. 2015 Aug;16(8):891-2. doi: 10.1016/S1470-2045(15)00081-9 .
39- Viru Loza M. Manejo actual de las intoxicaciones agudas por inhibidores de la colinesterasa: conceptos erróneos y necesidad de guías peruanas actualizadas.An. Fac. med. 2015, http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1025-55832015000500015
40- Pino Vázquez A, Brezmes Raposo M. Intoxicación por organofosforados. Protocdiagnterpediatr. 2021;1:793-801. https://www.aeped.es/sites/default/files/documentos/55_intoxicacion_organofosforados.pdf
41- New Jersey, Department of Health. Hoja Informativa sobre sustancias peligrosas. Carbofuranohttps://nj.gov/health/eoh/rtkweb/documents/fs/0341sp.pdf.
42- PesticideAction Network Europe. Evaluación del impacto de pesticidas disruptores endocrinos.http://www.pan-europe.info/sites/pan-europe.info/files/public/resources/reports/pane-2015-pan-europe-impact-assessment-of-the-endocrine-disrupting-pesticides.pdf
43- Calderón-Segura ME, Gómez-Arroyo S, Villalobos-Pietrini R. Evaluation of Genotoxic and Cytotoxic Effects in Human Peripheral Blood Lymphocytes Exposed In Vitro to Neonicotinoid. Insecticides News. Journal of Toxicology, vol. 2012, DOI: 10.1155/2012/612647



Jurisprudencia Viva: Medida cautelar de prohibición de fumigaciones aéreas con agrotóxicos en la Provincia de Buenos Aires. Año 2008.

La Gesta Libertadora por el Agua: Mendoza vuelve a decir No al proyecto minero San Jorge.




